La tachycardie (fréquence cardiaque rapide) est l'une des dysrythmies les plus compliquées à traiter car elle a tant de présentations et tant de causes. Cet article se concentre sur le traitement de la tachycardie instable d'origine cardiaque en situation d'urgence par des professionnels préhospitaliers.
Souvent, les options de traitement sur le terrain sont limitées par rapport au service des urgences. Cependant, avec de bonnes compétences d'évaluation, la plupart des ambulanciers paramédicaux ont tout ce dont ils ont besoin pour stabiliser les patients et les amener à un traitement définitif dans un hôpital.
Roger Ressmeyer / Corbis / VCG / Getty ImagesLégumineuses ou pas de légumineuses
Cet article est spécifique à la tachycardie chez les patients ayant un pouls. Les patients sans pouls palpables ou sans signes de circulation (respiration, mouvement intentionnel) doivent être considérés comme étant en arrêt cardiaque et traités en commençant par la RCP.
Quelle est la vitesse trop rapide?
La tachycardie est généralement définie comme étant plus rapide que 100 battements par minute (bpm) au repos, mais toutes les tachycardies ne sont pas cliniquement significatives. Sans moniteur ECG, une bonne règle de base est de s'inquiéter si le patient a un pouls supérieur à 140 bpm, ou si un pouls radial est irrégulier, faible ou absent.
Il existe de nombreuses causes de fréquence cardiaque rapide qui ne sont pas liées à un cœur défectueux. Avec des fréquences cardiaques comprises entre 100 et 140 bpm, le cœur répond probablement de manière appropriée à un signal provenant d'une autre partie du corps. Plus rapide que 140 bpm, il est important de prendre en compte les arythmies cardiaques. Malheureusement, ce n'est pas une règle absolue.
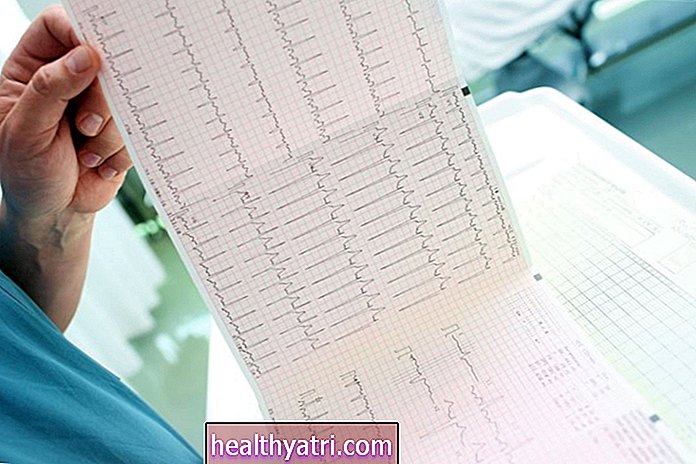
La signification clinique de la fréquence cardiaque change en fonction du type de tachycardie. La portée de cet article ne peut pas couvrir l'interprétation de l'ECG, mais la capacité du soignant à interpréter les bandelettes ECG est supposée. Ci-dessous, nous discuterons de la tachycardie à complexe étroit par rapport à la tachycardie à complexe large, mais pour l'instant, sachez simplement qu'une tachycardie à complexe large devient inquiétante une fois qu'elle est plus rapide que 140 bpm. Une tachycardie à complexe étroit peut être un peu plus rapide, mais considérez-le préoccupant s'il est supérieur à 160 bpm.
Tachycardie instable ou stable
L'identification de la stabilité clinique dépend de la cause de la tachycardie. Certains disent que les symptômes cardiaques (douleur thoracique, essoufflement, etc.) sont des indicateurs significatifs d'une tachycardie instable. Cela est plus vrai en milieu hospitalier que sur le terrain, en raison de la plus grande variété d'options de traitement.
En dehors d'un hôpital, concentrez-vous sur la capacité du cœur à continuer à pomper le sang avec une pression adéquate pour le faire parvenir au cerveau. Que l'on appellestabilité hémodynamique. La tachycardie hémodynamiquement instable ne laisse pas suffisamment de temps aux cavités cardiaques pour se remplir de sang entre les contractions.
Un patient ne présentant aucun signe évident d'instabilité hémodynamique (pression artérielle basse, pouls filant ou faible, changements posturaux, etc.) peut probablement être transporté en toute sécurité à l'hôpital sans tenter de traiter d'abord la tachycardie. De plus, les patients ne présentant aucun signe d'instabilité hémodynamique ont plus d'options de traitement possibles, en particulier à l'hôpital.
Les patients hémodynamiquement instables avec une tachycardie plus rapide que 140-160 bpm pourraient bénéficier d'un ajustement de la fréquence cardiaque à la normale.Ce sont les patients sur lesquels nous nous concentrons dans cet article.
Étroit ou large
La tachycardie cliniquement significative se divise en deux catégories de base: complexe étroit ou large. Cela fait référence au complexe QRS sur le tracé ECG. Lorsque le QRS est plus étroit que 120 millisecondes (trois petites cases sur la bande ECG), cela indique que l'impulsion électrique du cœur provient des oreillettes et a traversé le nœud auriculo-ventriculaire (AV) jusqu'aux faisceaux de HIS et des fibres de Purkinje, qui sont situé dans les ventricules. C'est la voie de conduction normale, et la seule façon dont le QRS peut être étroit est si l'impulsion le traverse correctement. Parce que l'impulsion doit commencer au-dessus des ventricules dans une tachycardie à complexe étroit, elle est également connue sous le nom de tachycardie supraventriculaire (SVT).
Un complexe QRS de plus de 120 millisecondes est généralement associé à une tachycardie ventriculaire (TV) - ce qui signifie que l'impulsion provient des ventricules, sous le nœud auriculo-ventriculaire. Ce n'est cependant pas toujours le cas. Si c'est étroit, ce doit être SVT. S'il est large, cela pourrait être une TV ou il se pourrait qu'une impulsion provenant au-dessus des ventricules ne soit pas conduite à travers le nœud AV. C'est hors du parcours et tracer son propre chemin, ce qui le rend plus lent. Ceci est souvent appelé un bloc cardiaque, un bloc AV ou un bloc de branche, selon l'endroit où le bloc se produit.
Pour vraiment creuser et identifier une tachycardie, il faut un ECG diagnostique à 12 dérivations. Dans certains contextes en dehors de l'hôpital, un ECG à 12 dérivations n'est pas disponible. Une des raisons de ne pas traiter la tachycardie à moins qu'elle ne soit instable sur le plan hémodynamique est la possibilité de traiter une tachycardie à large complexe comme une tachycardie ventriculaire alors qu'elle ne l'est pas. Il est acceptable de prendre cette chance lorsque le patient court un risque important d’arrêt cardiaque. Le traitement agressif de la tachycardie à large complexe lorsque le patient est hémodynamiquement stable ne vaut pas le risque.
La zone du cœur d'où provient l'impulsion est connue sous le nom de stimulateur cardiaque, car quelle que soit la zone qui génère l'impulsion, elle détermine également le rythme des battements cardiaques. Le nœud sinusal est situé dans l'oreillette gauche. C'est le stimulateur cardiaque normal. Le nœud sinusal fonctionne normalement entre 60 et 100 bpm. Au fur et à mesure que nous nous déplaçons plus bas sur le cœur, les taux inhérents ralentissent. Les impulsions qui proviennent du nœud AV fonctionnent entre 40 et 60 bpm. Dans les ventricules, il est de 20 à 40 bpm. C'est pourquoi la tachycardie à complexe large est cliniquement significative à un rythme légèrement plus lent.
Traiter la tachycardie à complexe large
Aux fins du traitement d'urgence d'un patient hémodynamiquement instable sur le terrain, les professionnels considèrent tous les cas de tachycardie à large complexe comme une TV. Si un patient présente des signes de danger immédiat (pression artérielle systolique inférieure à 90 mm / Hg, perte de conscience, confusion ou seulement capable de trouver un pouls carotidien), une cardioversion synchronisée est indiquée.
Si à tout moment le patient perd connaissance et arrête de respirer, ou s'il est impossible de trouver un pouls carotidien, la défibrillation (choc non synchronisé) est indiquée à un réglage élevé. Après une défibrillation (ou si un défibrillateur n'est pas disponible), commencez la RCP, en commençant par des compressions thoraciques.
Traiter la tachycardie à complexe étroit
Les tachycardies à complexe étroit sont plus compliquées que les arythmies à complexe large. Dans ce cas, la régularité de l'arythmie devient importante. Pour les arythmies à complexe étroit qui sont instables sur le plan hémodynamique (pression artérielle systolique inférieure à 90 mm / Hg, perte de conscience, confusion ou seulement capable de trouver un pouls carotidien), une cardioversion synchronisée est indiquée.
Les patients qui n'ont pas d'hypotension artérielle mais qui présentent d'autres symptômes (étourdissements, palpitations cardiaques) peuvent parfois être traités avec des liquides ou des médicaments IV, tels que l'adénosine.
L'adénosine doit être administrée par injection IV rapide. La dose initiale est de 6 mg, mais si cela ne fonctionne pas, une dose de suivi de 12 mg peut être essayée. L'adénosine fonctionne de manière très similaire à la cardioversion électrique, conduisant à la dépolarisation du muscle cardiaque et permettant au nœud sinusal de se réinitialiser.
Si l'adénosine ne fonctionne pas, ce qui est très probable si la tachycardie est irrégulière, deux autres classes de médicaments peuvent être essayées. Les inhibiteurs calciques ralentissent le mouvement du calcium à travers les membranes cellulaires du muscle cardiaque. Cela ralentit tout le cycle. Les bêta-bloquants affectent la façon dont l'adrénaline agit sur le muscle cardiaque.
Le traitement d'une tachycardie stable à complexe étroit sur le terrain ne doit pas se faire sans ordonnance permanente ou consultation d'experts via un contrôle médical en ligne avec un directeur médical approprié.