La cervicite est une inflammation du col de l'utérus, l'ouverture en forme de beignet qui relie le vagin à l'utérus. Cela ne provoque pas toujours de symptômes, mais si c'est le cas, ceux-ci peuvent inclure des saignements, des douleurs pendant les rapports sexuels et des pertes vaginales. Dans certains cas, la cervicite peut se propager à l'utérus, aux trompes de Fallope ou aux ovaires, provoquant une affection douloureuse connue sous le nom de maladie inflammatoire pelvienne (MIP). La cervicite résulte le plus souvent d'une infection sexuellement transmissible (IST) telle que la chlamydia ou la gonorrhée, bien qu'il existe une poignée de causes non infectieuses, notamment des allergies, des traumatismes physiques ou des irritants chimiques. tests de laboratoire pour identifier la cause sous-jacente. En cas d'infection, des médicaments peuvent être prescrits. Dans certains cas, la cervicite disparaît sans traitement.
Voison / Getty Images
Symptômes de cervicite
La cervicite ne provoque pas toujours de symptômes. Si les symptômes se développent, ils peuvent inclure:
- Écoulement vaginal gris, blanc ou jaunâtre, auquel cas la condition est appelée cervicite mucopurulente
- Saignements vaginaux entre les menstruations ou après les rapports sexuels
- Douleur pendant les rapports sexuels (dyspareunie)
- Douleur pendant la miction (dysurie)
- Urination fréquente
- Lourdeur ou douleur pelvienne
- Irritation de la vulve (vulvite)
Certaines causes de cervicite, telles que le virus de l'herpès simplex (HSV), provoquent rarement des symptômes et ne peuvent être détectées que lors d'un examen pelvien de routine.
Les causes
La cervicite peut être causée par l'une des nombreuses IST, dont la majorité impliquentChlamydia trachomatis(les bactéries responsables de la chlamydia) etNeisseria gonorrhoeae(la bactérie qui cause la gonorrhée.) Les causes moins fréquentes sont la trichomonase,Mycoplasma genitalium,et l'herpès génital.
La cervicite peut également être causée par des maladies non sexuellement transmissibles comme la vaginose bactérienne (BV).
Il existe également de nombreuses causes non infectieuses de cervicite, notamment:
- Traumatisme du col de l'utérus
- Dispositifs d'insertion, tels que DIU, capes cervicales, tampons ou pessaires
- Allergie aux préservatifs en latex
- Irritants chimiques, tels que douches vaginales, spermicides ou suppositoires vaginaux
- Inflammation systémique, telle que celle causée par les maladies auto-immunes
- Radiothérapie
La cervicite n'a pas toujours une cause connue. Dans une étude de 2013, environ 60% des cas étaient idiopathiques (d'origine inconnue).
Étant donné que la majorité des cas de cervicite impliquent soit la chlamydia, soit la gonorrhée, ceux d'origine inconnue sont généralement abordés comme une IST et traités avec des antibiotiques.
Les facteurs de risque de cervicite sont similaires à ceux des IST et comprennent plusieurs partenaires sexuels, des relations sexuelles sans préservatif et un âge plus jeune. Avoir eu des relations sexuelles à un âge précoce ou avoir des antécédents d'infection sexuellement transmissible augmente également le risque.
Diagnostic
La première étape du diagnostic de la cervicite consiste à déterminer si la cause est infectieuse ou non infectieuse.
La cervicite aiguë (inflammation cervicale qui se développe soudainement et sévèrement) est généralement causée par une infection. La cervicite chronique (inflammation qui survient lentement et persiste) est plus probablement due à une cause non infectieuse.
Si vous êtes évalué pour une cervicite, votre médecin commencera par un examen des symptômes et des antécédents médicaux. Cela peut inclure des questions sur vos pratiques sexuelles, y compris le nombre de partenaires que vous avez eu et si vous pratiquez ou non des rapports sexuels protégés.
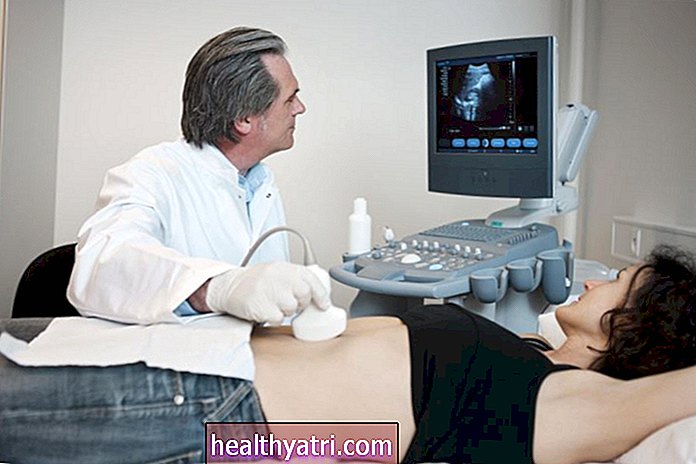
Examen pelvien et tests de laboratoire
Ensuite, le médecin effectuera un examen manuel de votre vagin pour vérifier la sensibilité du col de l'utérus, de l'utérus ou des ovaires, suivi d'un examen pelvien à l'aide d'un spéculum pour maintenir ouvert votre vagin afin d'avoir une vue claire de votre col de l'utérus et des tissus voisins. Ils peuvent également obtenir un échantillon d'écoulement de votre vagin ou de votre col de l'utérus à l'aide d'un coton-tige ou d'une brosse. Il se peut que l'on vous demande également de soumettre un échantillon d'urine. Les échantillons seront ensuite envoyés à un laboratoire pour évaluation.
La plupart des résultats des tests de laboratoire sont renvoyés dans un délai de deux à trois jours et détaillent les infections que vous avez, le cas échéant. Les cultures pour HSV peuvent prendre jusqu'à deux semaines.
Traitement
La cervicite est traitée en fonction de ce qui l'a provoquée. En cas d'infection, il existe des protocoles standards:
- La chlamydia est traitée avec des antibiotiques. Cela peut inclure l'azithromycine prise en une seule dose importante ou la doxycycline deux fois par jour pendant environ une semaine. Les femmes qui ne peuvent pas prendre d'azithromycine ou de doxycycline peuvent recevoir de l'érythromycine, de la lévofloxacine ou de l'ofloxacine.
- La gonorrhée est généralement traitée avec deux antibiotiques, comme une injection unique de 250 milligrammes (mg) de ceftriaxone et une dose orale de 1 gramme (g) d'azithromycine.
- La trichomonase est souvent traitée avec une seule dose importante de l'antibiotique métronidazole ou Tindamax (tinidazole). Dans certains cas, le métronidazole peut être prescrit à une dose plus faible et pris deux fois par jour pendant sept jours.
- L'herpès génital est traité avec des médicaments antiviraux, tels que Famvir (famciclovir), Valtrex (valacyclovir) ou Zovirax (acyclovir). Le cours de traitement peut durer de sept à 10 jours. Les cas graves peuvent nécessiter de l'acyclovir intraveineux (IV).
- La vaginose bactérienne est traitée avec des antibiotiques oraux, y compris du métronidazole (de préférence) ou, en variante, des comprimés de Tindamax ou de clindamycine. Il peut également être traité avec un gel de métronidazole ou une crème de clindamycine, qui sont tous deux des antibiotiques topiques appliqués sur le vagin.
Selon le micro-organisme impliqué, l'infection devrait disparaître en quelques jours ou semaines. Les causes non infectieuses peuvent généralement être atténuées en évitant la substance ou l'activité qui provoque l'inflammation. Toute maladie ou condition sous-jacente qui favorise l'inflammation cervicale devra également être contrôlée.
Il est important de traiter rapidement la cervicite: des infections non traitées peuvent entraîner une maladie inflammatoire pelvienne, une affection douloureuse et souvent débilitante qui peut provoquer des cicatrices, une grossesse extra-utérine et l'infertilité.
Faire face
La cervicite est généralement une affaire ponctuelle si elle est traitée de manière appropriée. Pendant le traitement, vous devez éviter les rapports sexuels ou les douches vaginales jusqu'à ce que les symptômes disparaissent pour éviter une irritation supplémentaire. Au lieu de tampons, utilisez des serviettes hygiéniques.
Vous devez également éviter les savons parfumés, les sprays ou les lotions et les sous-vêtements resserrants en tissus synthétiques. Au lieu de cela, portez des sous-vêtements confortables 100% coton.
La cervicite revient rarement à moins que vous n'ayez une nouvelle infection d'un partenaire sexuel. L'utilisation régulière de préservatifs et une réduction du nombre de partenaires sexuels peuvent réduire considérablement votre risque.
La seule exception est l'herpès génital qui ne peut être guéri. Cependant, si vous avez des épidémies récurrentes, vous pouvez réduire leur fréquence et leur gravité en prenant un médicament antiviral comme Zovirax ou Valtrex.
Un mot de Verywell
De nombreuses femmes atteintes de cervicite ne présentent aucun symptôme. Parce qu'elle est le plus souvent causée par une infection, il est important de subir un dépistage des IST si vous êtes sexuellement actif. Vos partenaires sexuels devraient également être examinés. Le US Preventive Services Task Force recommande actuellement aux femmes sexuellement actives de 24 ans et aux femmes plus jeunes et plus âgées qui présentent un risque accru d'infection de subir un dépistage une fois par an de la chlamydia et de la gonorrhée.





.jpg)