Le lymphome à cellules du manteau (LCM) est un type rare de lymphome non hodgkinien (LNH) qui survient dans les lymphocytes B, un type de globule blanc qui aide à combattre l’infection. Le LCM affecte généralement les ganglions lymphatiques et peut également impliquer d'autres organes. La plupart des personnes atteintes de LCM ont une forme agressive de la maladie qui nécessite un traitement rapide. Les candidats à une thérapie intensive peuvent obtenir des rémissions d'une durée allant jusqu'à 7 à 10 ans, voire plus. Il existe un nombre croissant d'options de traitement pour les MCL nouvellement diagnostiqués et en rechute. Un petit groupe de personnes a une forme beaucoup plus indolente de MCL qui peut ne pas nécessiter de traitement immédiat et peut être stable pendant des années.
Symptômes
Les symptômes du LCM sont similaires à ceux de nombreux autres types de lymphome non hodgkinien et peuvent inclure un ou plusieurs des éléments suivants:
- Ganglions lymphatiques enflés et indolores
- Fièvres et sueurs nocturnes
- Perte de poids involontaire
- Diarrhée, nausées / vomissements, douleurs abdominales ou inconfort
Le symptôme le plus courant du MCL est un ou plusieurs ganglions lymphatiques enflés et indolores. Des sueurs nocturnes, des fièvres et une perte de poids involontaire sont également possibles, jusqu'à un tiers des patients diagnostiqués présentant de tels symptômes.
Les ganglions lymphatiques élargis peuvent être suffisamment proches sous la surface de la peau pour pouvoir être ressentis avec les mains. Cependant, ils peuvent également être plus profonds à l'intérieur du corps. Moins fréquemment, le LCM se développe en dehors des ganglions lymphatiques, auquel cas le site le plus fréquent est le tractus gastro-intestinal. Lorsque le MCL affecte l'estomac ou l'intestin, il peut produire des symptômes tels que la diarrhée et des douleurs abdominales.
Dans les formes de LCM moins agressives, les gens n'ont souvent pas d'élargissement des ganglions lymphatiques et ont plutôt une rate hypertrophiée. Cela peut soit ne produire aucun symptôme, soit provoquer une sensation de satiété ou de douleur dans l'abdomen supérieur gauche qui peut se propager à l'épaule gauche. Cette sensation de satiété peut être quelque peu constante, ou elle peut être remarquée après avoir mangé juste une petite quantité de nourriture. Un autre terme pour une rate hypertrophiée est la splénomégalie.
Les causes
Comme de nombreuses formes de cancer, la cause sous-jacente exacte du LCM est inconnue, mais les chercheurs soupçonnent que certains facteurs génétiques et environnementaux peuvent être importants. Le MCL affecte principalement les adultes plus âgés, et il est courant que les personnes diagnostiquées avec un MCL soient à la fin de la cinquantaine ou du début au milieu de la soixantaine. Les hommes sont plus souvent touchés que les femmes, mais les raisons de ce schéma sont inconnues.
Les tumeurs malignes se développent en association avec des modifications du code génétique ou des mutations dans l'ADN. La plupart des personnes atteintes de LCM ont acquis une anomalie génétique spécifique dans laquelle il y a eu un échange de matériel génétique entre deux chromosomes: les chromosomes 11 et 14. Cet échange est appelé une translocation chromosomique, et cette translocation particulière est écrite scientifiquement comme t (11; 14 ) (q13; q32). Lorsque cette translocation se produit dans les lymphocytes B, elle peut contribuer au développement de MCL ainsi que d'autres tumeurs malignes des cellules B.
D'autres indices sur les causes peuvent concerner l'origine des cellules MCL. Le «manteau» dans MCL faisait à l'origine référence à l'emplacement de cellules autrefois considérées comme étant principalement impliquées dans la malignité. Le LCM semblait se développer à partir d'une partie du ganglion lymphatique appelée zone du manteau, une zone de cellules qui entourent et enveloppent une autre structure, le centre germinal.
Diagnostic
Le diagnostic de MCL, comme d'autres types de lymphome, dépend souvent d'indices qui sont révélés au cours d'une évaluation clinique approfondie. Certains symptômes et signes physiques peuvent être détectés et divers tests spécialisés sont utilisés pour confirmer le type et le sous-type spécifiques de lymphome non hodgkinien (LNH), pour déterminer l'étendue de la maladie et pour aider à définir les traitements les plus appropriés.
Lors de l'examen physique, le médecin peut sentir les ganglions lymphatiques dans certaines zones pour détecter tout gonflement. L'examen comprend également le fait de toucher l'abdomen sous la zone de la cage thoracique pour essayer de détecter des organes enflés (foie, rate) et une accumulation anormale de liquide pouvant être associée à une maladie du système lymphatique.
Des tests sanguins, des biopsies, des tests d'imagerie, un examen de la moelle osseuse, une endoscopie et / ou une coloscopie, une analyse du liquide céphalo-rachidien (LCR) et / ou d'autres tests sont tous possibles dans le cadre du bilan du lymphome du manteau.
Biopsie
Un échantillon du tissu impliqué, ou une biopsie, est prélevé pour étudier son aspect microscopique et effectuer différents tests sur la cellule suspecte. Souvent, les ganglions lymphatiques sont biopsiés ou, dans certains cas, un ganglion lymphatique hypertrophié entier soupçonné d'être cancéreux sera retiré et étudié. Dans certains cas, les sites suspects peuvent ne pas être facilement accessibles de l'extérieur et une laparoscopie ou une laparotomie peut être nécessaire pour obtenir des échantillons profondément dans l'abdomen ou le bassin.
À l'aide du tissu de biopsie, des tests spécialisés sont effectués pour aider à déterminer le type d'origine cellulaire spécifique de la malignité. Le MCL est un lymphome à cellules B et les cellules MCL produisent des protéines distinctives (CD5, CD19, CD20 et CD22). D'autres études sont souvent menées pour détecter la présence de la translocation du chromosome (11; 14) dans les lymphocytes malins et la protéine cycline D1. Pourtant, d'autres études, telles que le test de la présence de la mutation TP53, peuvent avoir des implications pour décider du meilleur traitement.
Imagerie
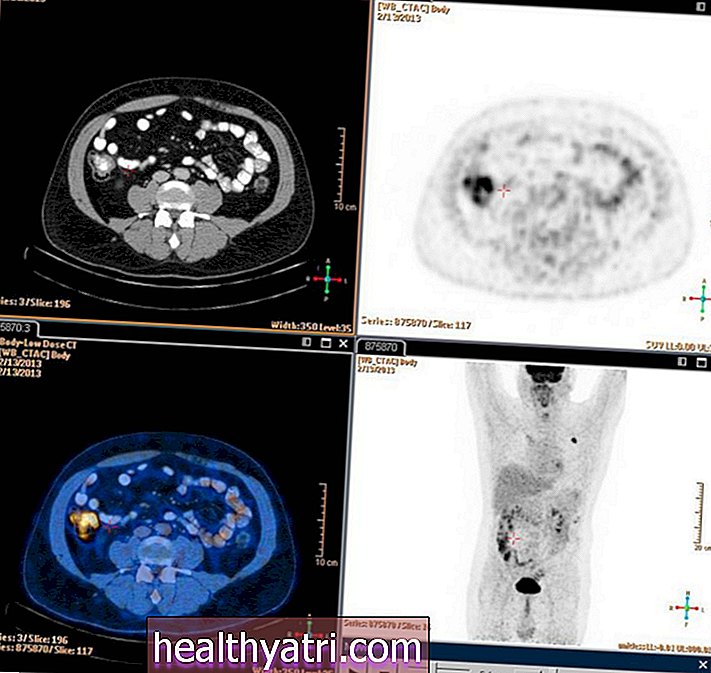
N'importe quel nombre d'études d'imagerie peut être nécessaire, y compris l'imagerie par rayons X, la tomodensitométrie (CT), l'imagerie par résonance magnétique (IRM), la tomographie par émission de positons (TEP) et / ou d'autres études. Des tomodensitogrammes peuvent être effectués pour examiner des zones telles que le cou, la poitrine, l'abdomen et le bassin pour aider à détecter l'élargissement de la maladie de certains ganglions lymphatiques qui s'est propagée à certains organes. L'IRM peut être utilisée pour détecter toute atteinte du cerveau et de la moelle épinière. D'autres formes d'imagerie, telles que le FDG-PET, peuvent fournir des informations importantes sur la maladie et son étendue.
Examen de la moelle osseuse
Un examen de la moelle osseuse consiste en fait en deux tests distincts mais généralement simultanés: une aspiration de la moelle osseuse pour récupérer la partie liquide de la moelle osseuse et une biopsie de la moelle osseuse pour la partie solide. Des tests sur les cellules sanguines obtenues à partir de la moelle osseuse peuvent aider à déterminer si le LCM concerne la moelle osseuse.
Analyse du liquide céphalo-rachidien
Parfois, une analyse du liquide céphalo-rachidien est recommandée pour rechercher des anomalies qui indiqueraient la propagation du cancer au cerveau et à la moelle épinière. Ce fluide est obtenu pour analyse par une procédure connue sous le nom de ponction lombaire.
Une partie du bilan de la LCM consiste à établir le diagnostic, mais l'autre consiste à essayer d'obtenir le plus d'informations possible sur le risque de cette maladie. Un petit pourcentage des cas de LCM sont plus indolents; d'autres se comportent de manière plus agressive. Il est courant que le LCM se soit propagé au-delà des ganglions lymphatiques pour affecter la rate, la moelle osseuse et les organes extérieurs au système lymphatique, tels que le foie ou les régions du tube digestif (gastro-intestinal [GI]) au moment du diagnostic.
Lors de la détermination du stade de la MCL et de la perspective du traitement, toute une série d'informations est compilée pour prédire l'évolution potentielle de la maladie et envisager les options de traitement appropriées. Votre âge et votre état de santé général, la taille de la tumeur, les niveaux de l'enzyme lactate déshydrogénase et d'autres facteurs peuvent éclairer la décision de traitement.
D'autres tests peuvent être effectués en prévision du traitement; par exemple, il peut y avoir des tests du cœur et des poumons avant un traitement intensif pour s'assurer qu'un tel traitement serait souhaitable.
Traitement
Il existe un certain nombre d'options de traitement différentes pour les patients nouvellement diagnostiqués avec un MCL. Les bons pour vous dépendront de votre maladie, de vos objectifs et de votre situation personnelle. Les schémas thérapeutiques sont souvent classés en thérapie agressive ou en thérapie moins agressive.
Traitement de première intention
Voici des exemples de traitement agressif pour l'induction de la rémission:
- RDHA (rituximab, dexaméthasone, cytarabine) + platine (carboplatine, cisplatine ou oxaliplatine)
- Alternance RCHOP / RDHAP (rituximab, cyclophosphamide, doxorubicine, vincristine, prednisone) / (rituximab, dexaméthasone, cytarabine, cisplatine)
- Le schéma NORDIC (immunochimiothérapie d'induction à dose intensifiée avec rituximab + cyclophosphamide, vincristine, doxorubicine, prednisone [maxi-CHOP]) en alternance avec rituximab + cytarabine à forte dose)
Les jeunes patients atteints de LCM recevraient généralement une chimiothérapie intensive et agressive avec de la cytarabine à haute dose, puis une greffe de cellules souches. La greffe allogénique de cellules souches est une option lors de la première rémission ou au moment de la rechute.
Des exemples de traitement de première intention moins agressifs peuvent inclure:
- Bendamustine + rituximab
- VR-CAP (bortézomib, rituximab, cyclophosphamide, doxorubicine et prednisone)
- RCHOP
Le traitement d'entretien peut suivre le régime de première intention. Le rituximab toutes les huit semaines est l'un de ces régimes dont les bénéfices sont actuellement évalués.
Si l'analyse de la malignité montre que certaines mutations sont présentes, comme les mutations TP53, les cliniciens ont tendance à privilégier des approches plus expérimentales comme les essais cliniques pour ces patients.
Traitement de deuxième intention
Que ce soit après sept ans de rémission ou après seulement trois ans après un traitement initial moins agressif, les options de traitement de deuxième intention sont nombreuses. Les chercheurs essaient toujours de déterminer lesquels sont les meilleurs pour commencer et comment les séquencer au mieux. Les exemples comprennent:
- Acalabrutinib
- Ibrutinib ± rituximab
- Lénalidomide ± rituximab
- Vénétoclax
- Bendamustine ± rituximab (s'il n'a pas été précédemment administré)
- Bortézomib ± rituximab
Le choix du traitement de deuxième intention dépend de facteurs tels que le schéma thérapeutique administré en première intention, la durée de la rémission avec ce traitement initial, les caractéristiques individuelles de la personne atteinte de LCM (âge, état de santé général, autres conditions médicales) et les caractéristiques de le MCL de la personne (risque plus élevé vs risque plus faible), ainsi que ses préférences personnelles et son statut d'assurance / ses préoccupations économiques.
Un mot de Verywell
L'une des choses les plus importantes à garder à l'esprit à propos de MCL est que votre MCL n'est pas la même que celle de quelqu'un d'autre et que vous n'êtes pas une statistique. Autrement dit, différentes personnes ont des expériences très différentes avec cette maladie.
Certaines formes de MCL, comme la variante blastoïde, sont extrêmement agressives et traitées comme telles. D'autres formes se comportent davantage comme la leucémie lymphoïde chronique, un cancer du sang avec lequel la plupart des gens «meurent plutôt que de mourir». Malheureusement, ce dernier groupe a été davantage l'exception que la règle pour MCL. Cependant, des progrès dans le traitement des lymphomes à cellules B les plus courants émergent à un rythme record, et il est probable que les personnes atteintes de LCM bénéficieront également de ces percées.


















-hearing-test.jpg)
