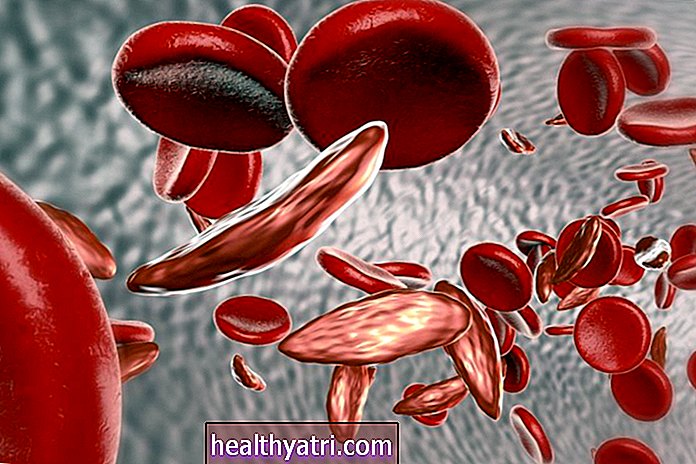
La polyarthrite psoriasique (PsA) et la polyarthrite rhumatoïde (PR) sont toutes deux des maladies auto-immunes qui affectent les articulations. Les deux sont inflammatoires et progressifs - provoquant une raideur, une douleur et un gonflement des articulations, ainsi qu'une fatigue persistante. De plus, les deux se produisent par poussées et peuvent être traités avec des médicaments qui suppriment le système immunitaire.
Cependant, le PsA et la PR sont des maladies différentes - et les différences sont importantes en ce qui concerne leur pronostic et la meilleure approche pour gérer chaque condition.
Wavebreakmedia / iStockAvec PsA, les symptômes articulaires sont étroitement liés à l'inflammation de la peau due au psoriasis (une maladie auto-immune ciblant les cellules de la peau). Avec la PR, le système immunitaire cible principalement les tissus articulaires.
Les différents processus pathologiques sous-jacents signifient que les conditions sont diagnostiquées avec différentes méthodes et nécessitent également des approches thérapeutiques différentes.
Symptômes
L'une des principales différences entre PsA et RA est la distribution des articulations touchées. Les deux maladies peuvent provoquer la destruction des petites articulations des mains et des pieds, ainsi que des articulations plus grosses des genoux, des hanches, des épaules et de la colonne vertébrale.
Modèle d'implication conjointe
Avec PsA, le modèle d'atteinte articulaire est souvent asymétrique - les articulations affectées d'un côté du corps ne seront pas nécessairement affectées de l'autre. Seulement 15% des personnes atteintes de PSA souffriront d'arthrite symétrique, une affection considérée comme plus avancée et plus grave que l'arthrite asymétrique.
En revanche, le motif avec RA est typiquement symétrique - les mêmes articulations des deux côtés du corps sont affectées.
Implication de la colonne vertébrale
Une autre différence notable entre PsA et RA est l'implication de la colonne vertébrale. Le PSA se manifestera souvent par une arthrite dans la colonne vertébrale axiale (les épines dorsales), tandis que la PR se limitera généralement à la colonne cervicale (les os du cou).
C'est pour cette raison que le PSA est inclus dans le corps des troubles appelés spondylarthropathies et que la PR ne l'est pas.
Dommages osseux
Des deux maladies, la PR a le potentiel d'être plus grave. L'érosion osseuse est une caractéristique centrale de la PR, qui entraîne une perte osseuse localisée et irréversible (ostéolyse), ainsi qu'une défiguration articulaire et une perte de la fonction articulaire.
La même chose peut se produire avec PsA, mais les effets ont tendance à être beaucoup moins profonds. Une grande partie de la perte osseuse dans le PSA est limitée aux phalanges distales (les os des doigts et des orteils les plus proches des ongles ou des orteils). Ce n'est que lorsqu'une forme rare de la maladie (appelée arthrite mutilante) survient que la défiguration articulaire peut se développer rapidement et gravement.
Doigts, orteils et peau
Un autre indice révélateur est la présentation de la maladie sur les doigts et les orteils. Avec PsA, les articulations distales (celles les plus proches des ongles) seront au centre de la douleur, de l'enflure et de la raideur. En revanche, la PR concerne principalement les articulations proximales (celles situées juste au-dessus des articulations).
En cas de rhumatisme psoriasique sévère, les doigts peuvent également prendre une apparence de saucisse (appelée dactylite), ce qui rend difficile de toucher le poing. Bien que cela puisse se produire avec RA, ce n'est pas la marque de fabrique que ce soit avec PsA.
Environ 85% des personnes atteintes de PSA ont également la forme la plus typique de psoriasis, caractérisée par des plaques cutanées sèches et squameuses. De plus, la moitié souffrira de psoriasis des ongles au moment de leur diagnostic. Aucun de ces problèmes ne se produit avec la PR.
Les causes
Les maladies auto-immunes sont des conditions dans lesquelles le système immunitaire attaque par erreur les cellules et tissus normaux. Normalement, les cellules immunitaires et les protéines (anticorps) ciblent les antigènes (identificateurs uniques) à la surface des envahisseurs infectieux, comme les bactéries. Si les anticorps sont «mal programmés», ils peuvent cibler les cellules normales. Ceux-ci sont appelés autoanticorps.
Bien que PsA et RA affectent tous les deux les articulations, les cibles réelles de l'agression immunitaire diffèrent considérablement.
La polyarthrite rhumatoïde
Avec la PR, la principale cible de l'agression auto-immune est les articulations, plus particulièrement les synoviocytes, qui sont des cellules de la muqueuse de l'articulation. L'inflammation qui en résulte provoque une prolifération excessive des synoviocytes, entraînant une cascade d'événements, notamment;
- Épaississement de la muqueuse articulaire (hyperplasie synoviale)
- Infiltration de protéines inflammatoires (cytokines) dans les articulations
- Destruction progressive du cartilage articulaire, des os et des tendons
Arthrite psoriasique
Avec le PsA, le système immunitaire cible les kératinocytes, qui sont un type de cellule cutanée. Lorsque cela se produit, les cellules prolifèrent à un rythme accéléré, conduisant au développement du psoriasis dans la plupart (mais pas tous) des cas.
Au fil du temps, l'inflammation peut frapper d'autres parties du corps, telles que les ongles, les yeux et l'intestin. Lorsque les articulations et les tissus environnants sont touchés, cela s'appelle PsA.
Bien que l'hyperplasie synoviale soit également caractéristique du PSA, elle a tendance à être moins sévère qu'avec la PR.
Bien que cela puisse suggérer que le PsA est simplement la conséquence du psoriasis, certains pensent qu'il s'agit de deux maladies distinctes avec des causes génétiques ou environnementales différentes. D'autres soutiennent que le PsA et le psoriasis sont, en fait, une maladie mieux classée sous le titre unifié de la maladie psoriasique.
Diagnostic
Les médecins disposent des tests, des outils et des critères diagnostiques nécessaires pour poser un diagnostic définitif de PR. On ne peut pas en dire autant de PsA.
La polyarthrite rhumatoïde
Si vous présentez des signes et des symptômes de PR, votre médecin vous prescrira des tests pour voir si les résultats répondent aux critères diagnostiques établis par l'American College of Rheumatology (ACR) et la Ligue européenne contre le rhumatisme (EULAR):
- Tests sanguins d'auto-anticorps: les auto-anticorps anti-facteur rhumatoïde (RF) et anti-peptide citrulliné (anti-CCP) se retrouvent chez la majorité des personnes atteintes de PR.
- Marqueurs sanguins inflammatoires: la protéine C-réactive (CRP) et la sédimentation érythrocytaire (ESR), qui mesurent l'inflammation, sont souvent élevées dans la PR.
- Tests d'imagerie: une radiographie ou une imagerie par résonance magnétique (IRM) peut identifier une érosion osseuse et un rétrécissement de l'espace articulaire.
Les résultats des tests - ainsi que la durée, l'emplacement et la gravité des symptômes - sont ensuite notés sur le système de classification ACR. Un score cumulatif de 6 ou plus (sur 10) offre un degré élevé de confiance que la PR est la cause de vos symptômes.
Arthrite psoriasique
Contrairement à la PR, le PSA est principalement diagnostiqué avec un examen physique et un examen de vos antécédents médicaux. Il n'y a pas de tests sanguins ou d'études d'imagerie permettant de diagnostiquer définitivement la maladie. Au lieu de cela, votre médecin recherchera des indices qui sont fortement indicatifs de PsA, notamment:
- Atteinte articulaire asymétrique
- Implication cutanée
- Implication des ongles
- Une histoire familiale de PsA et / ou de psoriasis
- Facteurs déclencheurs connus pour déclencher la maladie, y compris les infections streptococciques, certains médicaments et l'exposition au froid et à la sécheresse
Une radiographie ou une IRM peut identifier une déformation «crayon dans une tasse», dans laquelle la pointe du doigt ressemble à un crayon aiguisé, et l'os adjacent est usé jusqu'à une forme de coupe. Cette déformation affecte environ 5% à 15% des personnes atteintes de PSA, généralement aux stades les plus avancés de la maladie.
Si la peau est affectée, une biopsie tissulaire peut fournir des preuves solides de PsA et aider à le différencier des autres affections cutanées chroniques.
D'autres tests de laboratoire et d'imagerie sont principalement utilisés pour exclure d'autres causes possibles plutôt que pour confirmer le PSA.
D'autres conditions qui sont souvent dans le diagnostic différentiel du PsA comprennent:
- La polyarthrite rhumatoïde
- Goutte
- L'arthrose
- Spondylarthrite ankylosante
- Arthrite réactive
Traitement
L'exercice, la perte de poids et le sevrage tabagique sont considérés comme des facettes standard du traitement de la PR et du PSA. Les symptômes légers à modérés sont généralement traités avec des anti-inflammatoires non stéroïdiens (AINS) en vente libre ou sur ordonnance.
D'autres traitements sont adaptés à la condition spécifique.
Corticostéroïdes
Les corticostéroïdes sont un type de médicament utilisé pour tempérer l'inflammation. La prednisone est le corticostéroïde le plus couramment utilisé et, lorsqu'elle est utilisée pour le traitement de la PR ou du PSA, elle est généralement utilisée sous forme de pilule ou injectée dans une articulation pour apporter un soulagement à court terme.
- Avec le PSA, les corticostéroïdes sont parfois utilisés lors de poussées aiguës lorsque les symptômes sont sévères. Cependant, ils sont utilisés avec prudence, car ils peuvent déclencher une forme sévère de psoriasis connue sous le nom de psoriasis pustuleux de Von Zumbusch.
- Avec la PR, les corticostéroïdes à faible dose sont souvent prescrits en association avec d'autres médicaments. Pour éviter les effets secondaires, ils ne sont utilisés qu'à court terme. Les corticostéroïdes peuvent également être injectés dans une articulation pour traiter la douleur aiguë.
Médicaments antirhumatismaux modificateurs de la maladie (DMARD)
Les médicaments antirhumatismaux modificateurs de la maladie (ARMM) comme le méthotrexate et l'Arava (léflunomide) sont efficaces dans la prise en charge à la fois de la PR et du RP. Bien qu'il existe une multitude de preuves à l'appui de leur utilisation dans le traitement de la PR, leur efficacité chez les personnes atteintes de PSA est beaucoup moins concluante.
Le méthotrexate (considéré comme le DMARD de première intention pour de nombreuses maladies auto-immunes) est approuvé pour le traitement du psoriasis, mais pas du PSA. Cela étant dit, il est fréquemment utilisé hors AMM pour traiter le PsA.
Inhibiteurs TNF
Les inhibiteurs du TNF sont des médicaments biologiques qui bloquent le facteur de nécrose tumorale (TNF), une protéine immunitaire. Alors que le TNF joue un rôle à la fois dans le PsA et la PR, son mécanisme d'action est plus central pour traiter les dommages causés par le PsA, et les inhibiteurs du TNF ont tendance à mieux fonctionner chez les personnes atteintes de PsA que de PR.
Selon une étude de 2011 au Danemark, 60% des personnes atteintes de PSA ont obtenu une rémission prolongée sous inhibiteurs du TNF, contre seulement 44% de celles atteintes de PR.
Les inhibiteurs du TNF couramment utilisés dans le traitement du PSA et de la PR sont Enbrel (étanercept), Humira (adalimumab) et Remicade (infliximab).
Stadification du traitement
De manière générale, la PR est traitée au moment du diagnostic pour éviter une érosion osseuse irréversible et une ostéolyse qui peuvent se développer en l'espace de deux ans. Un traitement agressif précoce est particulièrement important pour les personnes susceptibles de développer une PR sévère en fonction des résultats des tests.
Le PSA, contrairement à la PR, peut ne devoir être traité que lorsque les symptômes apparaissent. Lorsque les symptômes disparaissent ou que la maladie est en rémission, il peut être possible d'interrompre le traitement. Cependant, si le PSA est accompagné d'un psoriasis modéré à sévère, un traitement en cours (y compris le méthotrexate, des produits biologiques ou une combinaison de thérapies) peut être prescrit pour bénéficier aux deux conditions.
Guide de discussion pour le médecin de l'arthrite psoriasique
Obtenez notre guide imprimable pour votre prochain rendez-vous chez le médecin pour vous aider à poser les bonnes questions.

Envoyez à vous-même ou à un être cher.
S'inscrireCe guide de discussion avec les médecins a été envoyé à {{form.email}}.
Il y avait une erreur. Veuillez réessayer.

.jpg)
.jpg)












.jpg)



.jpg)