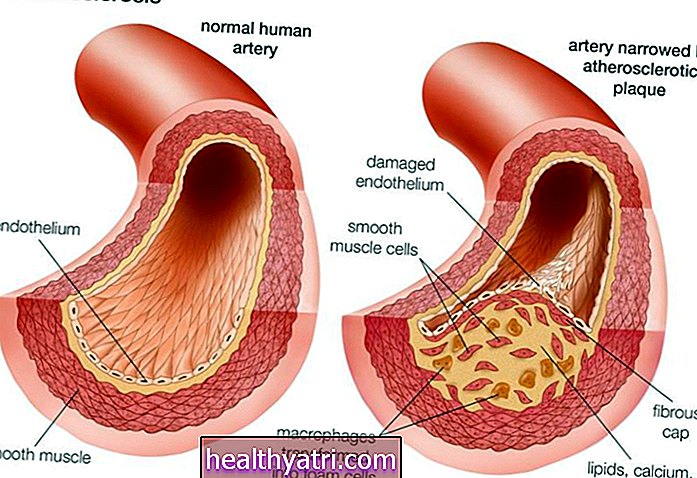
En vertu de l'article 1331 de la loi sur les soins abordables, chaque État a la possibilité d'établir un programme de santé de base (BHP) qui offre une couverture santé abordable et complète aux résidents qui gagnent trop pour être admissibles à Medicaid, mais pas plus de 200% de la pauvreté. niveau (en 2020, cela représente 25 520 $ de revenu annuel pour une personne seule et 52 400 $ pour une famille de quatre).
Petar Chernaev / Getty Images
Seuls deux États - New York et Minnesota - ont créé des programmes de santé de base à partir de 2020, mais dans ces États, les résidents à revenus modestes ont accès à une couverture santé plus abordable que dans le reste du pays.
Modèle de programme de santé de base
Dans le cadre du modèle du programme de santé de base, l'État passe des contrats avec une ou plusieurs compagnies d'assurance privées pour fournir une couverture aux résidents éligibles. Les primes sont fixées à des niveaux abordables et la couverture est robuste, offrant au moins une couverture de niveau platine aux personnes dont le revenu atteint 150% du seuil de pauvreté, et au moins une couverture de niveau or aux personnes dont le revenu est compris entre 150% et 200% du niveau de pauvreté.
Comme Medicaid, l'inscription à un programme de santé de base est disponible toute l'année pour les personnes dont le revenu les rend éligibles, bien que les États aient la possibilité de mettre en œuvre des périodes d'inscription ouvertes et spéciales.
En revanche, l'adhésion à des régimes de marché individuels privés et à des régimes parrainés par l'employeur est limitée aux périodes d'inscription ouvertes annuelles et aux périodes d'inscription spéciales déclenchées par des événements de la vie admissibles.
Et tout comme la plupart des types de Medicaid, ainsi que les subventions de primes et les réductions de partage des coûts dans l'échange (et la couverture avant impôt parrainée par l'employeur), il n'y a pas de test d'actif pour l'admissibilité à BHP - tout est basé sur le revenu (et il y a un Calcul spécifique à l'ACA pour le revenu).
Pour comprendre pourquoi les programmes de santé de base ont été envisagés comme une option de couverture pour les ménages à revenu modeste - et pourquoi ils jouent un rôle vital à New York et au Minnesota - il est important de comprendre comment le système fonctionne lorsqu'il n'y a pas de BHP en place. Nous allons jeter un coup d'oeil.
ACA pour les ménages à faible / modeste revenu
Dans le cadre de l'ACA, Medicaid était censé couvrir tout le monde avec un revenu jusqu'à 138% du seuil de pauvreté (133% plus un revenu intégré de 5%), avec des subventions de prime dans les échanges commençant à un revenu supérieur à ce niveau pour assurer une couverture privée. plus abordable pour les personnes qui n'ont pas accès à une couverture parrainée par l'employeur.
Expansion Medicaid
La Cour suprême a par la suite statué que l'expansion de Medicaid à 138% du niveau de pauvreté serait facultative pour les États, et à partir de 2020, il y a encore 13 États où Medicaid n'a pas été étendu.
Ce nombre est en baisse constante; Le Nebraska étendra Medicaid à l'automne 2020 et l'Oklahoma étendra Medicaid en 2021 - dans les deux cas en vertu des mesures de vote adoptées par les électeurs - et les électeurs du Missouri décideront d'une mesure similaire lors des élections primaires d'août 2020.
Lorsque nous comparons Medicaid et les plans de santé privés achetés dans l'échange, il y a une différence assez marquée dans le coût de la couverture et des soins de santé, même lorsque nous tenons compte des subventions aux primes et des réductions de partage des coûts dans l'échange.
Plans de marché pour les ménages à revenu modeste
Dans la plupart des États, Medicaid n'a pas de primes mensuelles (certains États imposent des primes modestes à certains inscrits à Medicaid) et les montants de partage des coûts sont plafonnés à des niveaux nominaux. Lorsque nous comparons cela avec les plans de marché individuels achetés dans l'échange, les différences sont significatifs.
Si une personne choisit le deuxième plan argent le moins coûteux dans l'échange en 2020 et a un revenu de 150% du seuil de pauvreté, elle paiera 4,12% du revenu de son ménage en primes. avoir un partage des coûts sous la forme d'une franchise, d'une quote-part et / ou d'une coassurance.
À ce niveau, un plan argent comportera des réductions de partage des coûts intégrées, ce qui aidera à réduire les montants de partage des coûts que la personne devra payer si et quand elle a besoin de soins médicaux.
Mais le partage des coûts peut encore être important: avec un revenu de 150% du seuil de pauvreté, les réductions du partage des coûts réduiront le montant maximal autorisé à 2 700 dollars. C'est bien inférieur aux 8 150 dollars sur les maximum de poche que l'assureur pourrait autrement imposer pour 2020, mais toujours un montant substantiel pour une personne gagnant moins de 19 000 $.
Des millions de personnes à revenu faible à modéré sont éligibles à des plans à prime zéro dans l'échange, mais il s'agit presque toujours de plans de bronze qui ont des maximums remboursables en 2020 de 8150 $ ou presque ce montant.
Les réductions de partage des coûts ne sont disponibles que sur les plans argent, et les plans à prime zéro ne sont pas des plans argent. Bien que la couverture elle-même soit évidemment abordable si la prime est entièrement couverte par des subventions, une exposition directe de plus de 8 000 $ n'est pas particulièrement réaliste pour une personne à faible revenu.
Lorsque le revenu d'une personne augmente au-delà de 138% du niveau de pauvreté (dans les États où Medicaid a été élargi), elle passera de l'éligibilité à Medicaid à l'éligibilité aux subventions de prime (et aux réductions de partage des coûts si elle choisit un plan argent) dans l'échange.
Dans la plupart des cas, cela se traduit par une augmentation assez substantielle des primes et / ou des frais médicaux remboursables, même si l'augmentation du revenu de la personne peut avoir été assez modeste.
Objectif des programmes de santé de base
Le Congrès a envisagé les programmes de santé de base comme un niveau intermédiaire de couverture pour les personnes dont le revenu les rendait inéligibles à Medicaid, mais dont le revenu n'était pas suffisamment solide pour payer les primes et les dépenses personnelles qui accompagnent l'achat d'une couverture privée dans le échange.
L'ACA précise également que les immigrants légalement présents qui sont aux États-Unis depuis moins de cinq ans (et qui ne sont donc pas éligibles à Medicaid) peuvent s'inscrire aux programmes de santé de base, tout comme ils peuvent s'inscrire à une couverture privée subventionnée dans l'échange.
Pour New York et le Minnesota, il y avait de fortes incitations financières à mettre en place des programmes de santé de base. New York utilisait déjà des fonds de l'État pour fournir Medicaid aux immigrants à faible revenu qui n'étaient pas encore aux États-Unis depuis cinq ans (Medicaid est financé conjointement par l'État et les gouvernements fédéral, mais les fonds fédéraux Medicaid ne peuvent pas être utilisés pour fournir une couverture. aux immigrants récents).
MinnesotaCare était un programme financé par l'État qui existait depuis 1992, offrant une couverture aux résidents à faible revenu qui n'étaient pas éligibles à Medicaid.
Dans les deux États, la mise en place d'un programme de santé de base (ou la transition vers un, dans le cas du programme existant du Minnesota qui a été converti en BHP en 2015) a permis à l'État de continuer à fournir les services qu'il fournissait déjà, mais avec financement fédéral qui n’était pas disponible auparavant.
Programme de santé de base du Minnesota
Le BHP du Minnesota, appelé MinnesotaCare, a fait ses débuts en 2015. En 2020, 87 770 personnes étaient inscrites à MinnesotaCare. C'était nettement plus élevé que les 59376 personnes qui avaient été inscrites au début de 2020, mais ce n'est pas surprenant étant donné la perte généralisée d'emplois et de revenus à la suite de la pandémie COVID-19. Le Minnesota a conclu des contrats avec sept assureurs qui offrent une couverture MinnesotaCare.
Les primes pour MinnesotaCare vont de 0 $ à 80 $ par mois.
La plupart des inscrits paient entre 16 $ / mois et 80 $ / mois, car les revenus qui correspondent à des primes inférieures à 16 $ / mois rendraient un inscrit admissible à Medicaid (appelé Assistance médicale au Minnesota), à condition qu'il soit légalement présent aux États-Unis depuis au moins cinq ans.
Les Amérindiens qui sont admissibles à MinnesotaCare (c'est-à-dire qui ont un revenu jusqu'à 200% du seuil de pauvreté) n'ont pas à payer de primes, quel que soit l'endroit où leur revenu se situe dans le spectre éligible.
MinnesotaCare a une valeur actuarielle de 94%, ce qui le rend plus robuste que le plan de santé Platinum moyen. Le partage des coûts varie selon le service, allant d'une quote-part de 7 $ pour les médicaments génériques à une quote-part de 250 $ pour l'hospitalisation.
Les résidents éligibles du Minnesota peuvent s'inscrire à MinnesotaCare via MNsure, la bourse d'assurance maladie de l'État.
Programme de santé de base de New York
Le BHP de New York, appelé le plan essentiel, est devenu disponible en 2016. Début 2020, près de 800 000 New-Yorkais étaient inscrits au plan essentiel.
Il y a 16 assureurs privés qui contractent avec l'État pour fournir une couverture Essential Plan, bien que leurs zones de couverture aient tendance à être localisées et que le nombre de plans participants parmi lesquels un membre peut choisir varie d'une région à l'autre.
Les primes du plan Essentiel sont de 0 $ ou 20 $ par mois, selon le revenu.
Si le revenu du ménage de la personne inscrite atteint jusqu'à 150% du seuil de pauvreté (soit 19140 $ pour une personne seule en 2020), il n'y a pas de prime pour le plan Essentiel. Si le revenu du ménage se situe entre 150% et 200% du seuil de pauvreté (soit plus de 19 140 $ mais pas plus de 25 520 $ pour une personne seule en 2020), la prime est de 20 $ / mois.
Les personnes qui bénéficient du plan Essentiel sans prime peuvent également bénéficier de la plupart des services de soins de santé sans aucun partage des coûts. Il y a des quotes-parts nominales (1 $ ou 3 $) pour les médicaments sur ordonnance, mais les autres services médicaux nécessaires n'ont pas de quote-part, de franchise ou de coassurance.
Les personnes qui paient 20 $ / mois pour le plan essentiel auront un partage des coûts associé à la plupart des soins médicaux, mais il a tendance à être beaucoup moins élevé qu'il ne le serait dans le cadre d'un régime d'assurance maladie privé ordinaire (par exemple, 15 $ de quote-part pour la marque médicaments, quote-part de 25 dollars pour les visites de bureaux spécialisés et de 150 dollars pour les hospitalisations en milieu hospitalier).
Les résidents éligibles de New York peuvent s'inscrire au plan essentiel via NY State of Health, la bourse d'assurance maladie de l'État.
Comment un BHP est financé
Si un État n'a pas de programme de santé de base (et la plupart des États n'en ont pas), les personnes dont le revenu dépasse le seuil de Medicaid et jusqu'à 200% du seuil de pauvreté sont éligibles aux subventions de prime et aux réductions de partage des coûts si elles achètent une couverture dans le échange, en supposant qu'ils sont légalement présents aux États-Unis et ne sont pas éligibles à Medicare ou à une couverture abordable et complète parrainée par l'employeur.
Si un État choisit d'établir un programme de santé de base, le gouvernement fédéral donnera à l'État 95% de l'argent que le gouvernement fédéral aurait autrement dépensé pour les subventions de primes et les réductions de partage des coûts pour les personnes qui finissent par être éligibles au programme de base. Couverture du programme de santé.
L'État utilise ce financement fédéral, ainsi que tout financement supplémentaire de l'État nécessaire, pour créer un programme de santé de base qui répond aux directives statutaires énoncées par l'ACA et les règlements ultérieurs du HHS.
À la fin de 2017, le gouvernement fédéral a cessé de financer les réductions du partage des coûts. Cela a entraîné une forte réduction du montant du financement de la BHP que le gouvernement fédéral fournissait à New York et au Minnesota. Début 2018, les deux États ont poursuivi le gouvernement fédéral pour la réduction de leur financement de la BHP.
Les États et le gouvernement fédéral ont accepté plus tard cette année-là une décision de justice qui obligeait essentiellement HHS à travailler avec les États pour définir une méthodologie de paiement révisée pour les BHP. L'accord a permis à HHS de fournir à New York et au Minnesota 169 millions de dollars de fonds supplémentaires pour BHP en 2018, puis de retravailler la formule de financement de BHP pour fournir un financement supplémentaire à l'avenir.
Cela était basé sur le fait que l'élimination du financement fédéral pour les réductions du partage des coûts a entraîné des subventions de primes plus importantes à l'échelle nationale, en raison de la façon dont les assureurs ont ajouté le coût des réductions de partage des coûts aux primes du plan argent (et puisque les subventions des primes sont sur la base des primes du plan argent, les subventions ont également augmenté).
Est-ce que plus d'États établiront des BHP?
D'autres États pourraient mettre en place des programmes de santé de base, mais aucun n'a encore décidé de le faire. New York et le Minnesota ont tous deux pris l'avantage sur le plan financier lorsqu'ils ont créé des programmes de santé de base, car ils utilisaient tous les deux des fonds publics pour fournir une couverture que le BHP pourrait fournir avec une contribution financière substantielle du gouvernement fédéral.
Dans les États qui n'utilisent pas les fonds de l'État pour fournir ce type de couverture, l'adoption d'un programme de santé de base pourrait finir par laisser l'État aux prises avec un financement supplémentaire. C'est parce que la configuration actuelle (dans les États qui ont élargi Medicaid) implique une couverture Medicaid jusqu'à 138% du niveau de pauvreté, puis une éligibilité à la subvention de prime qui reprend là où l'éligibilité à Medicaid s'arrête.
Le coût de l'extension Medicaid est payé principalement par le gouvernement fédéral (les États paient 10%), mais le coût des subventions aux primes est entièrement payé par le gouvernement fédéral - les États ne sont pas responsables du coût de la couverture pour les personnes qui achètent des plans de santé privés en l'échange (à l'exception de la Californie, du Vermont et du Massachusetts, qui offrent tous des subventions supplémentaires aux primes financées par l'État).
Si un État ajoute un programme de santé de base, le gouvernement fédéral fournirait à l'État 95% de ce qu'il aurait autrement dépensé en subventions aux primes pour les personnes dont le revenu se situe entre 139% et 200% du seuil de pauvreté, mais l'État serait responsable. pour le reste du coût requis pour fournir la couverture.
Il ne fait aucun doute que la couverture fournie par les deux BHP existants est plus abordable et plus robuste que la couverture que ces personnes inscrites achèteraient autrement sur le marché. Mais l'État supporte une partie de ce coût, ce qui a rendu les BHP moins attrayants pour les autres États.