L'asthme est classé selon la gravité des symptômes afin d'orienter le traitement approprié. Sur la base de la fréquence et de la gravité des crises, ainsi que d'un examen de l'utilisation de l'inhalateur et des tests de la fonction pulmonaire, un médecin peut classer la maladie en utilisant des critères deRapport du groupe d'experts 3 (EPR-3) Lignes directrices pour le diagnostic et la prise en charge de l'asthmeLe traitement peut alors être échelonné en utilisant un ou plusieurs médicaments afin que la maladie ne soit ni sur-traitée ni sous-traitée.
Anna Koldunova / Getty Images
Les directives EPR-3 étaientpublié en 2007 par le Comité national de coordination du programme d'éducation et de prévention de l'asthme (NAEPPCC). En décembre 2020, le NAEPPCC a publié les lignes directrices EPR-4 dans lesquelles les critères de classification sont restés les mêmes, mais six autres aspects de la prise en charge de l'asthme chez les enfants de 12 ans et plus et les adultes ont été mis à jour, parmi lesquels l'utilisation la plus efficace des corticostéroïdes inhalés, les meilleurs moyens pour atténuer les déclencheurs d'asthme à l'intérieur et les meilleures pratiques d'immunothérapie.
Les directives EPR-3 sont les plus couramment utilisées aux États-Unis pour la stadification du traitement de l'asthme. Il existe d'autres directives utilisées au niveau international, y compris celles publiées par l'Initiative mondiale sur l'asthme (GINA). Les directives GINA, mises à jour chaque année, sont élaborées en collaboration avec l'Organisation mondiale de la santé (OMS) et le National Heart, Lung, and Blood Institute à Bethesda, Maryland.
Comment les classifications de l'asthme sont faites
Selon les lignes directrices EPR-3, l'évaluation de la gravité de l'asthme est basée sur cinq valeurs spécifiques, dont certaines sont objectives (avec des mesures diagnostiques claires) et d'autres qui sont subjectives (basées sur l'expérience et les perceptions de l'individu).
Lors de la classification de la gravité de l'asthme, les cinq caractéristiques suivantes sont évaluées:
- Symptômes, en particulier le nombre de fois par jour ou par semaine une crise d'asthme se produit
- Les réveils nocturnes, le nombre de fois que les symptômes vous réveillent quotidiennement, hebdomadairement ou mensuellement
- Utilisation d'un inhalateur de secours, le nombre de fois par jour ou par semaine dont vous avez besoin pour utiliser un inhalateur à action brève pour traiter les symptômes d'asthme aigus
- Interférence avec une activité normale, une évaluation subjective de la façon dont vos symptômes interfèrent avec votre capacité à effectuer les tâches quotidiennes
- Fonction pulmonaire, une mesure évaluative de la capacité pulmonaire et de la force pulmonaire à l'aide de tests de la fonction pulmonaire (PFT)
Ensemble, ces valeurs peuvent différencier la gravité de l'asthme selon l'une des quatre classifications suivantes: légère intermittente, légère persistante, modérée persistante ou sévère persistante. Ces classifications fournissent la base à partir de laquelle les décisions de traitement sont prises.
Idéalement, l'asthme est classé au moment du diagnostic initial et avant le début du traitement. Il peut ensuite être évalué et reclassé à n'importe quel stade de la maladie si le traitement ne contrôle pas efficacement les symptômes.
Processus de diagnostic
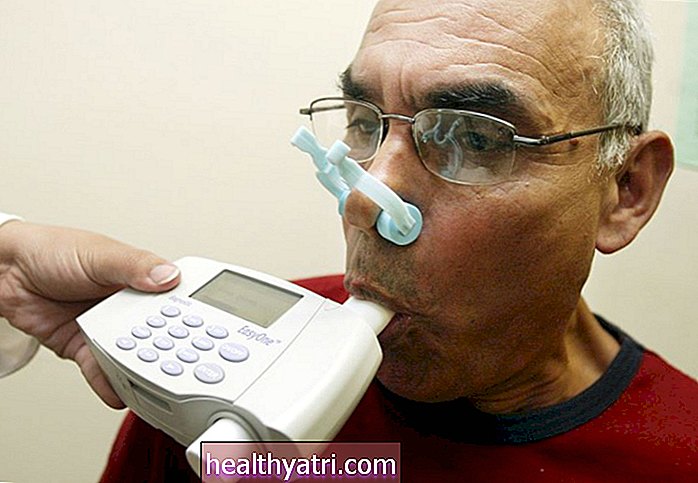
L'asthme est classé en fonction de la fonction pulmonaire, qui est mesurée avec un test non invasif appelé spirométrie qui évalue à la fois la capacité pulmonaire et la force pulmonaire.
Du point de vue de la classification, il y a deux mesures dans l'évaluation:
- Volume expiratoire forcé en une seconde (FEV1), la quantité d'air que vous pouvez expulser de force des poumons en une seconde
- Rapport FEV1 / FVC, la quantité d'air que vous pouvez expirer avec force en une seconde par rapport à la quantité d'air qui peut être expirée lorsque les poumons sont complètement pleins
Toute valeur inférieure à la plage prévue (en fonction de votre âge, de votre sexe et de votre taille) indique une maladie pulmonaire obstructive comme l'asthme.
Les autres valeurs (symptômes, réveil nocturne, utilisation d'inhalateur de secours, déficience physique) peuvent être obtenues lors d'un entretien avec le patient.
Il faut également tenir compte de l'évaluation pour savoir si des corticostéroïdes oraux (stéroïdes) ont été nécessaires pour traiter les crises sévères. Le nombre de fois que des stéroïdes oraux sont nécessaires par an - généralement dans un contexte d'urgence - peut à lui seul déterminer si la maladie est intermittente ou persistante.
Surveillance de la réponse au traitement
L'évaluation peut également être utilisée pour surveiller la réponse d'une personne au traitement. Une fois la classification de l'asthme effectuée, l'évaluation est répétée deux à six semaines plus tard pour voir si le traitement fonctionne. Si le contrôle de l'asthme n'est pas atteint, un ajustement du plan de traitement serait nécessaire.
Étant donné que certaines des valeurs de l'EPR-3 sont subjectives, il est possible d'interpréter les résultats. En cas de doute sur les résultats, demandez un deuxième avis à un pneumologue qualifié.
Classifications de l'asthme
Le but du système de classification de l'asthme est d'orienter le traitement approprié, sans sous-traiter la maladie (entraînant l'échec du traitement et la progression prématurée de la maladie) ni la sur-traiter (entraînant une tolérance précoce au médicament et un risque accru d'effets secondaires).
Sur la base de l'évaluation, l'asthme peut être classé comme:
Asthme intermittent léger
L'asthme est considéré comme léger intermittent si l'une ou toutes les conditions suivantes sont vraies:
- Les symptômes surviennent deux jours ou moins par semaine.
- Les symptômes nocturnes surviennent deux jours ou moins par mois.
- Les inhalateurs de secours sont utilisés deux fois ou moins par semaine (ou pas du tout).
- Les symptômes ne limitent pas les activités normales.
- La fonction pulmonaire est supérieure à 80% de la valeur prédite en fonction de votre âge, de votre sexe et de votre taille.
Asthme persistant léger
L'asthme est considéré comme léger persistant si l'une ou toutes les conditions suivantes sont vraies:
- Les symptômes surviennent plus de deux jours par semaine, mais pas tous les jours.
- Les symptômes nocturnes surviennent trois à quatre fois par mois.
- Les inhalateurs de secours sont utilisés plus de deux fois par semaine, mais pas tous les jours, et pas plus d'une fois par jour.
- Les crises d'asthme altèrent légèrement les activités quotidiennes normales (suffisamment pour que les gens le remarquent ou non).
- La fonction pulmonaire est supérieure à 80% de la valeur prévue en fonction de votre âge, de votre sexe et de votre taille.
Asthme modéré persistant
L'asthme est considéré comme modérément persistant si l'une ou l'ensemble des conditions suivantes est vraie:
- Les symptômes surviennent quotidiennement.
- Symptômes nocturnes plus d'une fois par semaine, mais pas tous les soirs.
- Des inhalateurs de secours sont utilisés quotidiennement.
- Les symptômes de l'asthme altèrent modérément les activités normales (suffisamment pour que les gens autour de vous le remarquent).
- La fonction pulmonaire est inférieure à 80% des valeurs prédites mais supérieure à 60%.
Asthme sévère persistant
L'asthme est considéré comme sévère persistant si l'une ou toutes les conditions suivantes sont vraies:
- Les symptômes surviennent plusieurs fois par jour.
- Les symptômes nocturnes sont fréquents, souvent tous les soirs.
- Les inhalateurs de secours sont utilisés plusieurs fois par jour.
- Les symptômes de l'asthme nuisent gravement à votre capacité à fonctionner normalement.
- La fonction pulmonaire est inférieure à 60% de la valeur prévue.
OU
FEV1 plus de 80%
—
FEV1 / FVC normal
—
FEV1 / FVC normal
—
FEV1 / FVC réduit de 5%
—
FEV1 / FVC réduit de plus de 5%
Classification chez les jeunes enfants
Chez les enfants de moins de 12 ans, la seule variation dans la classification de l'asthme est le rapport FEV1 / FVC. Alors que le rapport FEV1 / FVC peut souvent être normal chez les adultes asthmatiques, cela est moins vrai chez les jeunes enfants.
La classification de l'asthme chez les enfants est définie en partie par les rapports FEV1 / FVC suivants:
- Léger intermittent: FEV1 / FVC est supérieur à 85% de la valeur prévue.
- Légèrement persistant: FEV1 / FVC est supérieur à 80% de la valeur prévue.
- Modéré persistant: FEV1 / FVC est compris entre 75% et 80% de la valeur prédite.
- Sévère persistante: FEV1 / FVC est inférieur à 75% de la valeur prévue.
Approches de traitement
Le but ultime de la classification de l'asthme est d'orienter le traitement approprié. Sur la base de la classification, le traitement peut être échelonné selon six étapes structurelles. À chaque étape, les traitements deviennent plus compliqués et comportent un plus grand risque d'effets secondaires.
Il n'y a pas toujours de ligne claire entre le moment où une étape doit ou ne doit pas être commencée. Alors que l'asthme intermittent léger est presque toujours traité avec des inhalateurs de secours seuls, l'asthme persistant nécessite souvent un jugement pour choisir la bonne combinaison de médicaments pour contrôler les symptômes de l'asthme.
Une fois qu'une personne a reçu un diagnostic d'asthme persistant modéré, les décisions de traitement devraient être supervisées par un spécialiste de l'asthme plutôt qu'un médecin généraliste.
Lorsque le contrôle de l'asthme est atteint, un spécialiste est mieux placé pour décider si ou quand les traitements peuvent être simplifiés ou les doses diminuées.
Les médicaments recommandés pour le traitement de l'asthme intermittent ou persistant comprennent:
- Bêta-agonistes à courte durée d'action (SABA) tels que l'albutérol, également connu sous le nom d'inhalateurs de secours
- Corticostéroïdes inhalés (CSI), généralement utilisés quotidiennement ou au besoin pour réduire l'inflammation des voies respiratoires
- Bêta-agonistes à action prolongée (BALA) tels que Singulair (montélukast), utilisés quotidiennement pour réduire l'hyperréactivité des voies respiratoires
- Antagonistes muscariniques à action prolongée (LAMA), une alternative potentielle à l'ajout d'un BALA à la thérapie ICS pour les personnes qui ne peuvent pas tolérer ou ne sont pas aidées par les BALA
- Agonistes des récepteurs des leucotriènes (LTRA) comme Zyflo CR (zileuton), pris par voie orale pour réduire l'inflammation des voies respiratoires
- Cromolyn sodique ou nédocromil, connus sous le nom de stabilisateurs de mastocytes, utiles pour traiter les symptômes d'asthme allergiques
- Théophylline, un médicament plus ancien parfois utilisé en polythérapie
- Xolair (omalizumab), un anticorps monoclonal utilisé pour contrôler l'asthme allergique sévère
- Corticostéroïdes oraux (OCS), généralement réservés aux urgences ou aux personnes souffrant d'asthme persistant sévère
Les étapes et les traitements recommandés varient selon l'âge.
(préféré)
(au besoin, pour soulager les symptômes)
OU
Singulair
(au besoin, pour soulager les symptômes)
OU
ICS à dose moyenne seul
(préféré)
(au besoin, pour soulager les symptômes)
OU
Au besoin, concomitance ICS + SABA
(un LABA spécifique) dans un seul inhalateur
dans un seul inhalateur
OU
ICS + LAMA à haute dose
.jpg)