Au moment où les tout premiers cas du nouveau coronavirus (COVID-19) ont été identifiés aux États-Unis en janvier 2020, il était déjà clair que certains groupes étaient plus à risque de maladie grave, voire de décès, que d'autres. Dans un effort pour protéger les populations vulnérables, les Centers for Disease Control and Prevention (CDC) ont publié une liste de problèmes de santé préexistants qui exposent certains groupes à un risque accru de maladie grave et de décès.
À première vue, les directives semblaient se concentrer sur bon nombre des mêmes groupes qui risquent de contracter une maladie grave due à la grippe - y compris les personnes âgées et les personnes atteintes de maladie pulmonaire chronique - mais, au moment où une urgence nationale a été déclarée le 13 mars, 2020, il est devenu clair que c'étaitne pasla grippe.
Les bébés, par exemple, n'ont pas été inclus dans la liste du CDC, même s'ils sont considérés comme présentant un risque élevé de maladie grave due à la grippe. Des variations comme celle-ci ont conduit le public à une certaine confusion quant à la nature du virus et aux raisons pour lesquelles il cause des maladies graves chez certains mais pas chez d'autres.
Parce que le COVID-19 est une nouvelle maladie - et que les informations sur le virus évoluent encore - le CDC a pris des mesures extraordinaires pour protéger non seulement les groupes qui ont déjà été durement touchés par la pandémie, mais ceux qui sont présumés être à risque sur l'expérience passée avec d'autres flambées de coronavirus (comme l'épidémie de SRAS de 2003 et les flambées de MERS de 2012, 2015 et 2018).
Il est important de comprendre que le fait d'avoir un ou plusieurs facteurs de risque de COVID-19 ne signifie pas que vous êtes destiné à tomber gravement malade en cas d'infection. D'un autre côté, n'en avoir aucun ne signifie pas que vous êtes intrinsèquement «en sécurité».
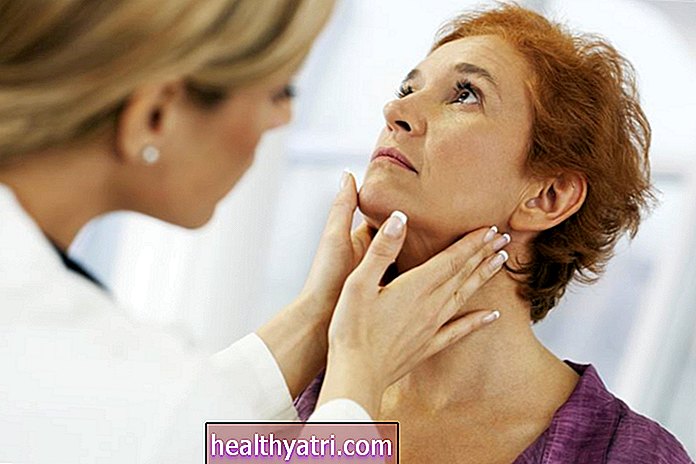
Verywell / Ellen LindnerAdultes de 65 ans et plus
Selon le CDC, huit décès sur 10 aux États-Unis dus au COVID-19 concernent des adultes de 65 ans et plus. Le risque ne fait qu'augmenter avec l'âge; le CDC estime qu'entre 10% et 27% des adultes de 85 ans et plus sont susceptibles de mourir s'ils sont infectés par le COVID-19.
Parmi les adultes âgés de 65 à 84 ans, entre 31% et 59% devront être hospitalisés s'ils contractent le COVID-19. Parmi ceux-ci, entre 4% et 11% mourront. Le tableau des adultes de 85 ans et plus est encore plus préoccupant, avec jusqu'à 70% nécessitant une hospitalisation et jusqu'à 27% dans ce groupe d'âge décédant.
Il y a plusieurs raisons à cela, dont certaines sont interdépendantes:
- Perte de la fonction immunitaire: la fonction immunitaire d’une personne diminue invariablement avec l’âge, ce qui la rend moins apte à combattre les infections courantes et rares.
- Inflammation: étant donné que le système immunitaire des personnes âgées est souvent affaibli, il a tendance à sur-répondre par l'inflammation dans le but de freiner l'infection. Dans certains cas, la réponse inflammatoire peut devenir incontrôlable, entraînant une tempête de cytokines.
- Complications: Étant donné que les personnes âgées ont généralement de multiples problèmes de santé, une infection respiratoire grave peut finir par compliquer une maladie cardiaque, rénale ou hépatique préexistante.
- Diminution de la fonction pulmonaire: parce que les poumons perdent une grande partie de leur élasticité avec l'âge, ils sont moins capables de soutenir la respiration sans ventilation si une infection de type pneumonie se développe.
En raison des risques sanitaires sous-jacents, le CDC conseille vivement aux personnes de 65 ans et plus de limiter autant que possible leurs interactions avec les autres et de maintenir leur distanciation sociale en public.
Maladie pulmonaire chronique
COVID-19 est un virus respiratoire qui se fixe aux cellules via des protéines appelées récepteurs ACE2. Les récepteurs ACE2 se produisent en haute densité dans l'œsophage (trachée) et les voies nasales, où le virus peut provoquer des symptômes des voies respiratoires supérieures.
Mais, chez certaines personnes, le virus peut pénétrer plus profondément dans les poumons vers les alvéoles où les récepteurs ACE2 prolifèrent également, provoquant un syndrome de détresse respiratoire aiguë (SDRA) grave et potentiellement mortel.
Les personnes atteintes de maladies pulmonaires chroniques sont considérées comme présentant un risque considérablement accru de souffrir de SDRA si elles sont infectées par le COVID-19. Ceux-ci incluent des conditions respiratoires telles que:
- Asthme
- Bronchectasie
- Maladie pulmonaire obstructive chronique (MPOC)
- Fibrose kystique (FK)
- Maladie pulmonaire interstitielle (PID)
Malgré ces vulnérabilités, il reste un débat sur la façon dont les personnes «à risque» atteintes de certaines de ces maladies sont réellement.
Selon une étude d'avril 2020 enMédecine respiratoire de lancette,les personnes atteintes de MPOC ou d'asthme ne semblent pas être plus à risque de contracter le COVID-19 ou de présenter des symptômes pires que tout autre groupe.
Cela dit, il est important de comprendre que le risque d'un point de vue statistique n'est pas le même que le risque d'un point de vue individuel. Les personnes atteintes d'une maladie pulmonaire avancée ou mal contrôlée, en particulier celles qui fument, sont plus susceptibles qu'improbables d'avoir un système immunitaire affaibli.
C'est dans ce groupe de personnes qu'une infection des voies respiratoires supérieures non compliquée peut soudainement pénétrer dans les poumons et devenir sévère.
Personnes immunodéprimées
Les personnes immunodéprimées sont celles dont le système immunitaire est affaibli, ce qui les rend moins capables de combattre l'infection. La perte de force immunitaire augmente non seulement le risque d'infection, mais augmente également la probabilité d'une maladie grave. La suppression immunitaire affecte de manière caractéristique:
- Les personnes séropositives
- Les personnes subissant une chimiothérapie anticancéreuse
- Les personnes ayant une immunodéficience primaire
- Receveurs de greffe d'organe
Cependant, tous les groupes ne sont pas affectés de la même manière. Comme pour les maladies pulmonaires chroniques, il existe des preuves contradictoires quant à la vulnérabilité de certaines populations.
Selon une étude présentée à la Conférence sur les rétrovirus et les infections opportunistes en mars 2020, les scientifiques n'ont trouvé aucune association entre l'incidence ou la gravité du COVID-19 chez les personnes vivant avec le VIH (y compris celles dont le système immunitaire est gravement affaibli).
On pense que l'utilisation généralisée de médicaments antirétroviraux chez les personnes vivant avec le VIH peut réduire le risque de maladie grave en rétablissant leur fonction immunitaire. En tant que tel, les gensne passous traitement antirétroviral sont probablement plus à risque de COVID-19 que ceux qui le sont.
D'autre part, la même équipe d'enquêteurs a conclu que les receveurs de greffe d'organe (en particulier les receveurs de rein) et les personnes subissant une chimiothérapie sont beaucoup plus susceptibles de contracter le COVID-19 et de développer un SDRA que la population générale.
Cardiopathie
Les systèmes respiratoire et cardiovasculaire sont intrinsèquement liés. Tout oxygène délivré aux poumons est dispersé dans tout le corps par le cœur. Lorsqu'une infection respiratoire limite la quantité d'air qui pénètre dans les poumons, le cœur doit travailler plus dur pour s'assurer que l'apport en oxygène réduit atteint les tissus vitaux.
Chez les personnes atteintes d'une maladie cardiovasculaire préexistante, le stress supplémentaire sur le cœur augmente non seulement la gravité de l'hypertension artérielle, mais également la probabilité d'une crise cardiaque ou d'un accident vasculaire cérébral.
Une étude de mars 2020 publiée dansCardiologie JAMAont rapporté que près de 28% des personnes hospitalisées pour COVID-19 ont subi un événement coronarien, y compris une crise cardiaque, à l'hôpital. Ceux qui l'ont fait étaient presque deux fois plus susceptibles de mourir que ceux sans événement cardiaque (13,3% contre 7,6%, respectivement).
Des études suggèrent que les personnes souffrant de maladies cardiaques préexistantes sont trois fois plus susceptibles de mourir des suites d'une infection au COVID-19 que celles qui ne souffrent d'aucune maladie cardiaque préexistante.
Diabète
Les diabètes de type 1 et de type 2 peuvent tous deux entraîner une augmentation anormale de la glycémie (hyperglycémie) s'ils ne sont pas correctement contrôlés. Des études suggèrent que l'incapacité à contrôler la glycémie est l'une des principales raisons pour lesquelles certaines personnes sont susceptibles de contracter le COVID-19 et de souffrir d'une maladie plus grave.
L'hyperglycémie aiguë peut entraîner une affection appelée acidocétose diabétique, dans laquelle les acides appelés cétones altèrent la production de globules blancs défensifs. Cela peut augmenter la vulnérabilité d'une personne à l'infection. Même en l'absence d'acidocétose, les personnes atteintes de diabète non traité ou contrôlé ont tendance à avoir un certain niveau de suppression immunitaire.
Selon une étude de mars 2020 publiée dansJAMA,impliquant 72314 personnes infectées par COVID à Wuhan, en Chine, le diabète était associé à pas moins de trois fois plus de risque de décès par rapport aux personnes non diabétiques.
Bien que d'autres études n'aient pas rapporté de résultats aussi spectaculaires, le contrôle de la glycémie semble influencer le risque d'infection au COVID-19 chez les personnes atteintes de diabète.
Une étude de mars 2020 dans la revueMétabolismea conclu que les personnes atteintes de diabète de type 2 capables de maintenir une glycémie normale courent un risque plus faible d'infection et de maladie grave due au COVID-19 que celles qui ne le sont pas.
Maladie du foie
Obtenir COVID-19 peut compliquer une maladie hépatique préexistante chez certaines personnes, comme en témoigne la recherche dans laquelle les enzymes hépatiques, appelées aminotransférases, sont élevées chez les personnes infectées. Les aminotransférases élevées sont une indication d'une inflammation du foie et de l'aggravation d'une maladie hépatique.
On ne sait pas dans quelle mesure le COVID-19 affecte les personnes atteintes d'une maladie du foie, bien que la plupart des études suggèrent que le problème est limité à ceux qui ont une maladie du foie avancée ou terminale.
Une revue de mars 2020 des études dans leLancetteont rapporté que les personnes hospitalisées pour COVID-19 sont deux fois plus susceptibles d'avoir des élévations extrêmes de l'aminotransférase. Même ainsi, peu de ces personnes ont subi des lésions hépatiques et toute augmentation des enzymes était généralement de courte durée.
Maladie rénale chronique
La maladie rénale chronique (MRC) semble augmenter le risque de maladie grave et de décès chez les personnes atteintes de COVID-19. Le risque semble directement lié à la gravité de l'IRC, les personnes sous dialyse étant les plus à risque.
Les personnes atteintes d'IRC à un stade avancé ont généralement un système immunitaire affaibli, mais d'autres facteurs peuvent contribuer à un risque accru. Parce que la fonction des poumons, du cœur et des reins est interdépendante, toute altération d'un organe aura un impact sur les autres. Si une infection pulmonaire sévère devait survenir, par exemple, les symptômes de la maladie rénale seraient presque invariablement amplifiés.
Selon une étude de mars 2020 enRein International,le risque de décès par COVID-19 est doublé si une maladie rénale préexistante est impliquée. La plupart des décès surviennent lorsqu'une infection systémique provoque une insuffisance rénale aiguë, généralement chez les patients gravement malades atteints d'une IRC avancée.
Malgré les inquiétudes, les recherches publiées dans leJournal américain de néphrologiesuggère que l'insuffisance rénale aiguë est encore relativement rare avec le COVID-19 et que le COVID-19 n'aggravera pas l'IRC chez la plupart des gens.
Obésité
L'obésité est un facteur prédisposant à de nombreux problèmes de santé figurant sur la liste des CDC des conditions préexistantes du COVID-19, y compris les maladies cardiaques, le diabète de type 2, la stéatose hépatique et les maladies rénales.
De plus, l'obésité est associée à une immunité altérée, due en grande partie à l'inflammation persistante qui «émousse» l'activation du système immunitaire.
Bien que l'on ne sache pas dans quelle mesure l'obésité (définie comme un indice de masse corporelle de 30 ou plus) augmente le risque ou la gravité du COVID-19, la recherche épidémiologique suggère que les pays à taux d'obésité élevés sont généralement plus à risque.
Selon une étude d'avril 2020 enObésité,le taux de mortalité du COVID-19 dans des pays comme l'Italie, où les taux d'obésité sont élevés, est bien plus élevé que dans des pays comme la Chine, où le taux d'obésité est nettement plus bas.
Troubles neurologiques
Bien qu'ils ne soient pas inclus dans la liste des facteurs de risque du CDC, certains scientifiques ont noté que certains troubles neurologiques, comme la sclérose en plaques (SEP), la maladie de Parkinson ou les maladies des motoneurones, peuvent augmenter la gravité d'une infection au COVID-19 en altérant la déglutition (connue comme faiblesse bulbaire), diminuant le réflexe de toux ou provoquant une faiblesse des muscles respiratoires.
Dans le même temps, de nombreux médicaments utilisés pour traiter les troubles neurologiques tels que la SEP et la myasthénie grave peuvent supprimer activement le système immunitaire, augmentant ainsi le risque et la gravité des infections à COVID-19.
Certaines autorités sanitaires préviennent que les associations thérapeutiques utilisées pour traiter ces troubles, telles que Azasan (azathioprine), CellCept (mycophénolate mofétil) ou le méthotrexate associé à la prednisolone, peuvent provoquer une immunosuppression sévère. Les personnes sous ces régimes doivent prendre des précautions supplémentaires pour limiter les interactions sociales. et maintenir la distanciation sociale.
Un mot de Verywell
Jusqu'à ce que les scientifiques aient une meilleure compréhension du COVID-19 - y compris la manière dont il provoque la maladie dans différents groupes - toute personne de 65 ans et plus ou présentant un problème de santé préexistant répertorié par le CDC devrait être considérée comme étant à haut risque.
La distance sociale, le lavage fréquent des mains et le fait de rester à la maison sont les meilleurs moyens de réduire votre risque pendant la pandémie. De plus, un traitement précoce dès les premiers signes de maladie peut empêcher la progression de la maladie et le développement des MRA.
Même si vous êtes plus jeune et que vous ne présentez aucun des facteurs de risque décrits par le CDC, ne présumez pas que vous êtes en clair. Si quoi que ce soit, prendre les mêmes mesures préventives peut réduire la propagation du COVID-19 et mettre fin à la pandémie plus rapidement.












.jpg)