L'arthrite psoriasique (PsA) est un type d'arthrite inflammatoire qui se développe chez les personnes atteintes de psoriasis. PsA affectera de nombreuses articulations, y compris les genoux.
Le psoriasis est une maladie cutanée auto-immune chronique qui provoque l'accumulation de cellules cutanées et la formation de plaques - des plaques de peau sèches et qui démangent. L'APS et le psoriasis - appelés ensemble psoriasis - sont des maladies chroniques à long terme, ce qui signifie que vous en souffrirez pour le reste de votre vie.
Il n'y a pas d'études sur la fréquence du rhumatisme psoriasique au niveau des genoux. Les symptômes des deux conditions s'aggraveront progressivement pour les personnes qui ne sont pas traitées efficacement. Un diagnostic précoce est essentiel pour minimiser les lésions articulaires. Heureusement, divers traitements peuvent ralentir la maladie psoriasique. En savoir plus sur les symptômes, les causes, le diagnostic et le traitement.
Photothèque scientifique / Getty Images
Symptômes
PsA ne présente pas la même chose pour tout le monde. Même les principaux symptômes, tels que la raideur et l'enflure, peuvent affecter les personnes différemment.
Par exemple, certaines personnes atteintes de rhumatisme psoriasique du genou peuvent n'avoir que des symptômes bénins sur un genou, tandis que d'autres personnes ont des symptômes graves aux deux genoux. Pourtant, quelqu'un d'autre peut avoir une douleur intense qui affecte sa capacité à marcher.
La plupart des personnes atteintes de PSA - que le PSA affecte ou non leurs genoux - ressentiront de la douleur, des symptômes cutanés et des symptômes systémiques (du corps entier).
La douleur
Il est difficile de prédire combien de douleur une personne atteinte de PSA éprouvera ou comment la douleur de PSA affectera la vie d’une personne. Pour certains, la maladie progresse rapidement et provoque des symptômes plus graves, notamment des douleurs. Pour d'autres personnes, les changements peuvent survenir à un rythme plus lent ou ils ne présentent qu'une évolution bénigne de la maladie avec peu de douleur, de gonflement et de raideur.
La douleur PsA au genou commence lentement ou peut apparaître soudainement. Vous pourriez remarquer des raideurs et des douleurs au réveil le matin ou après une longue période d'inactivité.
Vous pourriez avoir mal en montant des marches, en essayant de vous tenir debout ou en vous agenouillant pour ramasser quelque chose. Vous pourriez avoir mal à cause d'une activité ou en ne faisant absolument rien. En plus de la douleur, un genou affecté peut être chaud au toucher et rouge.
Les symptômes supplémentaires associés à la douleur au genou PsA sont:
Raideur et sensibilité: PsA provoquera une raideur et une sensibilité dans un genou affecté. Il peut également provoquer un gonflement lorsque l'inflammation s'accumule autour de l'articulation ou à cause d'éperons osseux - des morceaux d'os qui se développent sur les bords des os où le cartilage s'est épuisé.
Diminution de l'amplitude des mouvements: les dommages aux os et au cartilage de votre genou peuvent rendre les articulations du genou plus difficiles à bouger en douceur. Vous pouvez trouver douloureux de plier ou de fléchir le genou. Vous pourriez avoir besoin d'une canne ou d'une marchette pour vous aider à garder votre équilibre et à bouger en toute sécurité.
Fissures et éclats du genou: tout comme les autres types d'arthrite, y compris la rhumatoïde (PR) et l'arthrose (OA), le rhumatisme psoriasique peut causer des lésions cartilagineuses. Les lésions cartilagineuses rendent plus difficile la flexion ou le redressement du genou. Vous pouvez également remarquer une sensation de grincement ou un bruit de craquement ou de claquement - un symptôme que les médecins appellent crepitus.
Flambage et verrouillage: le flambage du genou et le verrouillage du genou sont des signes d'instabilité et de dommages articulaires, qui peuvent tous deux augmenter le risque de chute. La flexion ou le verrouillage des genoux peut vous affecter lorsque vous vous levez d'une position assise ou lorsque vous essayez de plier les genoux. Vous pourriez également ressentir une douleur à l'avant du genou.
Les dommages associés au flambage et au verrouillage se trouvent à la fois dans le tendon et le cartilage. Les lésions tendineuses sont appelées enthésite. Les tendons sont les endroits où les muscles se joignent à l'os. Le cartilage a de nombreuses fonctions, y compris la couverture des surfaces articulaires afin que les os glissent en douceur les uns sur les autres.
Un diagnostic et un traitement précoces peuvent soulager la douleur et d'autres symptômes du rhumatisme psoriasique et ralentir également les lésions articulaires. Il est important d’informer votre médecin de l’aggravation des symptômes du rhumatisme psoriasique, des douleurs intenses au genou et si vos médicaments ne semblent pas aider.
Symptômes cutanés
Les symptômes cutanés de PsA apparaîtront sous forme de plaques cutanées de psoriasis de plaques argentées ou grises sur les genoux. Ces taches peuvent également apparaître sur le cuir chevelu, les coudes et le bas de la colonne vertébrale. Les plaques peuvent être douloureuses, elles peuvent démanger et brûler. Les gratter pourrait vous exposer à un risque d'infection cutanée.
Vous pouvez avoir de petites taches rondes appelées papules sur les genoux, les bras, les jambes ou le torse. Les symptômes cutanés de PsA peuvent aller et venir. Ils peuvent être déclenchés par le stress, une blessure ou une infection.
Mais toutes les personnes atteintes de psoriasis ne souffriront pas de PSA et toutes les personnes atteintes de PSA n'auront pas de symptômes cutanés. En fait, selon la National Psoriasis Foundation, seulement 30% des personnes atteintes de psoriasis souffrent également de PsA.
Symptômes systémiques
Le PsA est une maladie systémique, ce qui signifie qu'il provoque une inflammation qui affecte plus que les articulations et la peau.
Les symptômes systémiques du PsA comprennent:
- Inflammation de la colonne vertébrale
- Douleurs tendineuses et ligamentaires
- Douleur et faiblesse musculaires
- Uvéite: inflammation oculaire
- Fatigue chronique
- Dépression
- Symptômes digestifs: y compris les douleurs abdominales, les ballonnements, la constipation et la diarrhée
- Psoriasis du cuir chevelu: plaques ressemblant à des pellicules qui apparaissent sur le cuir chevelu - ces plaques peuvent être rouges, démangeaisons et douloureuses
- Psoriasis des ongles: ongles dénoyautés, déformés ou décolorés
- Dommages aux organes dus à l'inflammation du cœur, des poumons ou des reins
Les causes
Le rhumatisme psoriasique se produit lorsque le système immunitaire du corps attaque par erreur les cellules et tissus sains. Avec PsA, le système immunitaire attaque les articulations.
Chez les personnes atteintes de psoriasis, une mauvaise réponse du système immunitaire entraîne une croissance trop rapide des cellules de la peau, puis s'empile les unes sur les autres pour former des plaques. Les symptômes articulaires et cutanés commencent à cause d'une réponse inflammatoire chronique.
Il n’existe pas de causes confirmées de rhumatisme psoriasique, mais les chercheurs pensent que les déclencheurs génétiques et environnementaux pourraient entraîner une mauvaise réponse du système immunitaire de l’organisme.
Un rapport 2017 dans la revueRhumatologie actuelleLes rapports examinent d’autres facteurs susceptibles de contribuer au développement du PSA.
- Avoir un psoriasis sévère
- Maladie des ongles
- Obésité
- Blessures traumatiques
- Fumeur
- Une surconsommation d'alcool
- Stress chronique
- Infection
N'importe qui de tout âge peut développer un PsA, et selon la National Psoriasis Foundation, la plupart des personnes atteintes de PsA sont diagnostiquées environ 10 ans après avoir commencé à avoir des symptômes de psoriasis.
Diagnostic
Un diagnostic d'arthrite psoriasique peut être posé par un examen physique, des tests de laboratoire et une imagerie.
Examen physique
Lors d'un examen physique pour PsA, votre médecin examinera de près vos articulations pour un gonflement et une sensibilité. Ils vérifieront également votre peau pour détecter les signes d'une éruption cutanée de PsA et de plaques cutanées de psoriasis. Votre médecin peut également examiner vos ongles pour rechercher des piqûres, une décoloration et d'autres anomalies des ongles.
Pour les symptômes du genou, votre médecin examinera le genou pour rechercher un gonflement, une raideur et une sensibilité articulaires. Votre amplitude de mouvement est également vérifiée et votre médecin voudra voir comment vous marchez et comment vous pliez les genoux.
Tests en laboratoire
Les tests de laboratoire pour le PsA peuvent inclure HLA-B27, la vitesse de sédimentation des érythrocytes (VS), la protéine C-réactive (CRP) et le facteur rhumatoïde (RF) ainsi que des analyses de liquide articulaire.
- HLA-B27: Un test sanguin HLA-B27 peut aider à diagnostiquer les personnes qui ont des antécédents familiaux de maladie psoriasique
- Vitesse de sédimentation des érythrocytes et protéine C-réactive: ESR et CRP sont des protéines favorisant l'inflammation. Ce sont des signes de niveaux élevés d'inflammation dans tout votre corps.
- Facteur rhumatoïde: la RF est un anticorps présent chez les personnes atteintes de PR, mais on ne le trouve pas chez les personnes atteintes de PSA. Le but du test est de faire la distinction entre les deux conditions et de parvenir à un diagnostic correct.Votre médecin peut également demander un peptide citrulliné anticyclique (anti-CCP) pour exclure la PR. C'est une protéine présente chez la plupart des personnes atteintes de PR.
- Test de liquide articulaire: à l'aide d'une aiguille, votre médecin prélèvera un petit échantillon de liquide dans une ou plusieurs articulations pour l'envoyer aux fins de test. Cela se fait souvent sur un genou enflammé.
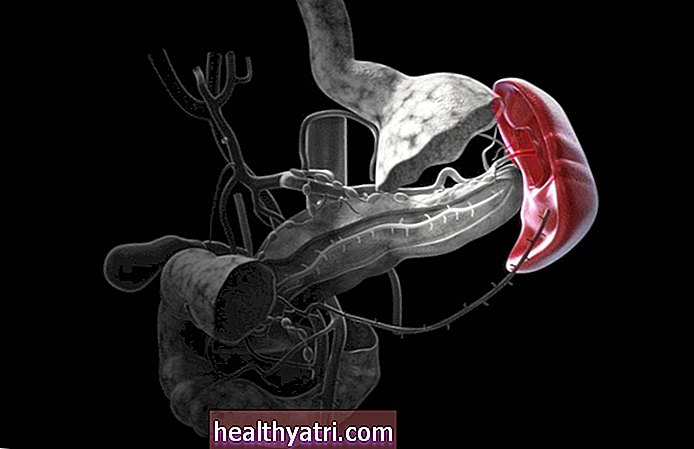
Imagerie
Votre médecin peut utiliser des outils d'imagerie pour aider à diagnostiquer le PSA ou à trouver la source des symptômes du genou. Ils utiliseront des rayons X. imagerie par résonance magnétique (IRM) et échographie pour vérifier les genoux, les autres articulations, les os, les ligaments et les tendons pour détecter toute inflammation et dommage.
Traitement
Les objectifs du traitement du rhumatisme psoriasique sont de contrôler la progression de la maladie et de soulager les symptômes et la douleur. Le traitement peut inclure des médicaments pour gérer la douleur et réduire les effets du rhumatisme psoriasique, y compris les médicaments antirhumatismaux modificateurs de la maladie (ARMM), les produits biologiques, les immunosuppresseurs, les médicaments complémentaires. thérapies comme la physiothérapie et, en dernier recours, la chirurgie.
Gestion de la douleur
Selon la Cleveland Clinic, la douleur arthritique au genou peut être traitée avec des anti-inflammatoires non stéroïdiens (AINS), y compris l'ibuprofène et le naproxène. Les injections de corticostéroïdes peuvent être utilisées pour traiter l'inflammation persistante dans une seule articulation, y compris une inflammation chronique du genou.
Les analgésiques topiques peuvent être utiles pour engourdir la douleur dans les articulations touchées, y compris les genoux. Cependant, selon la Fondation de l'arthrite, les personnes atteintes de PSA devraient utiliser ces produits avec prudence, car ils suggèrent que si un produit irrite votre peau, vous arrêtez de l'utiliser. Vous devez également éviter d'utiliser ces produits sur une peau enflammée ou des écailles ouvertes.
Médicaments antirhumatismaux modificateurs de la maladie
Les DMARD peuvent ralentir la progression de la maladie dans le RP et réduire le risque de lésions articulaires et tissulaires. Les ARMM les plus courants sont le méthotrexate et la sulfasalazine.
Bien que ces médicaments puissent être efficaces pour traiter le PSA, l'utilisation à long terme peut entraîner des effets secondaires graves, y compris un risque accru d'infection grave, de lésions hépatiques et de problèmes de moelle osseuse.
Médicaments biologiques
Les produits biologiques sont un type plus récent de DMARD. Ces médicaments ciblent les parties de votre système immunitaire qui déclenchent l'inflammation. Les produits biologiques courants incluent Humira (adalimumab), Orencia (abatacept) et Cosentyx (secukinumab). Un effet secondaire majeur des produits biologiques est qu'ils peuvent augmenter considérablement votre risque d'infection.
Médicaments immunosuppresseurs
Les médicaments immunosuppresseurs peuvent calmer un système immunitaire hyperactif, qui a tendance à être hors de contrôle chez les personnes atteintes de PSA. Des exemples de médicaments immunosuppresseurs sont l'azathioprine et la cyclosporine. Parce que ces médicaments suppriment votre système immunitaire, ils peuvent augmenter votre vulnérabilité aux infections.
Thérapie physique
Votre médecin pourrait vous recommander une thérapie physique (PT) pour soulager la douleur au genou et vous aider à bouger et à mieux fonctionner. Un physiothérapeute peut concevoir un plan pour vous afin d'améliorer votre amplitude de mouvement et votre flexibilité et de renforcer les muscles des jambes.
Opération
Si votre genou a été gravement endommagé par le PSA, votre médecin peut recommander une chirurgie de remplacement articulaire. La chirurgie de remplacement du genou consiste à remplacer une articulation du genou par une articulation artificielle, appelée prothèse.
Faire face
Votre médecin peut vous recommander des moyens de vous aider à faire face au rhumatisme psoriasique et aux symptômes du rhumatisme psoriasique au genou. Les changements dans votre mode de vie, l'utilisation d'appareils fonctionnels et d'autres remèdes maison peuvent vous aider à mieux faire face et gérer la douleur et l'inflammation.
Changements de style de vie
Les changements apportés à votre mode de vie peuvent protéger vos genoux et réduire les effets du PSA. Ceux-ci peuvent inclure:
- Minimiser les activités qui aggravent les symptômes, comme monter et descendre fréquemment des marches
- Passer d'un exercice à fort impact à des activités à faible impact pour réduire le stress sur l'articulation du genou, par exemple, passer du jogging à la marche rapide ou à la natation
- Perdre du poids pour réduire le stress des genoux, ce qui entraîne également moins de douleur et une meilleure mobilité
Dispositifs d'assistance
Une canne, une marchette, une orthèse ou une genouillère ou des chaussures plus confortables peuvent réduire la douleur et faciliter les déplacements.
- Une canne ou une marchette peut être utile car vous les utilisez pour transférer le poids de votre genou, ce qui peut réduire votre douleur.
- Une attelle ou une genouillère peut maintenir l'articulation en place, ce qui signifie moins de douleur.
- Des chaussures confortables ou des inserts de chaussures peuvent réduire l'impact et la tension sur l'articulation du genou.
Remèdes maison
D'autres remèdes maison, y compris les traitements par la chaleur et le froid et la méditation, peuvent également être utiles pour gérer le PSA du genou.
- Traitement thermique: Le traitement thermique peut inclure des bains chauds, un coussin chauffant ou une couverture chauffante pour soulager la raideur, l'enflure et la sensibilité.
- Traitement par le froid: le traitement par le froid comprend des blocs de glace en gel ou l'utilisation d'un sac de légumes surgelés pour soulager la douleur et l'enflure. N'appliquez jamais de glace directement sur la peau.
- Méditation ou respiration de relaxation: la méditation et la respiration de relaxation peuvent à la fois aider à réduire la douleur, réduire le stress et vous aider à mieux faire face. Moins de stress et une meilleure adaptation réduisent les déclencheurs de PsA qui pourraient entraîner une poussée de symptômes.
Un mot de Verywell
Le rhumatisme psoriasique est une maladie chronique et les symptômes du genou peuvent nuire à votre qualité de vie. Travaillez avec votre médecin pour trouver les meilleures façons de gérer les symptômes de rhumatisme psoriasique et de douleur au genou qui pourraient affecter votre capacité à marcher, à monter des marches, à soulever et à effectuer des tâches quotidiennes.
Même si votre douleur au genou est légère, elle peut s'aggraver avec le temps, surtout si elle n'est pas traitée.Discutez avec votre médecin des meilleures façons de traiter les symptômes du genou afin que vous puissiez continuer à bouger et à profiter de votre vie.









.jpg)







.jpg)